Чем лечить кишечный колит у взрослого препараты
Колит — заболевание, характеризующееся воспалением толстой кишки. Колит может быть следствием поражения кишечника инфекцией, лекарственным препаратом или другим возбудителем, в том числе паразитом.
Типы колита
Выделяют колиты двух типов: острый и хронический. Заболевание начинается, как правило, с острой формы с характерными болями, метеоризмом и тошнотой. Но затянувшийся острый колит может стать причиной развития хронической формы заболевания.
Хронический колит характеризуется наличием патологических изменений в строении слизистой оболочки кишечника. Причиной этих изменений служит продолжительный воспалительный процесс, который приводит к дистрофии поражённых тканей и нарушению функций толстого кишечника. Нередко воспаление толстой кишки может вызвать поражение и тонкого кишечника.
Колиты также разделяют на несколько видов в зависимости от причин возникновения заболевания:
В некоторых случаях воспаление толстого кишечника может быть вызвано сразу несколькими факторами. Тогда врачи диагностируют комбинированный колит.
Симптомы колита кишечника
При хроническом колите больной чувствует боль в животе, часто слева, но иногда локализовать источник боли не получается. Боль усиливается после приёма пищи и уменьшается после дефекации. Возможны чувство тяжести в животе, вздутие и метеоризм. Характерным симптомом колита является расстройство стула со слизью и кровью в кале. Запоры могут сменяться поносами, больной часто ощущает “позывы” к дефекации без выделения кала.
Колит может сопровождаться и более “общими” симптомами, не связанными напрямую с работой ЖКТ, например, лихорадкой, слабостью и болью в суставах. Больной теряет аппетит, что приводит к потере веса. Если колит сопровождается острым воспалительным процессам, то все клинические симптомы проявляются более ярко.
Диагностика колита
Колит диагностируется в результате целого комплекса анализов. Туда входят: макро и микроскопия кала, общий анализ крови, контрастная ирригоскопия и колоноскопия. Эти анализы позволяют выявить наличие яиц гельминтов, воспаления, а также изучить анатомические и функциональные особенности толстого кишечника и состояние слизистой оболочки толстой кишки. В процессе колоноскопии берутся образцы для дальнейшего гистологического исследования. Осмотр пациента проводит и проктолог, он исследует задний проход, чтобы исключить вероятность геморроя, парапроктита и других патологий.
Расстройство работы кишечника может осложняться воспалением. Кроме того, колит может быть не главным заболеванием, а сопровождать развитие опухоли толстого кишечника. Поэтому врачи берут биопсию подозрительных участков стенок кишечника, чтобы провести дополнительные анализы и исключить вероятность наличия злокачественных новообразований. При подозрении на энтерит или другие заболевания могут назначить ещё ряд диагностических процедур, например, сделать УЗИ органов брюшной полости и взять функциональный пробы, чтобы выявить маркеры воспаления печени и поджелудочной железы.
Лечение колита кишечника
Лечение колита зависит от его типа. Хронические колиты в периоды обострения лучше лечить в стационаре отделения проктологии. Если причиной колита стала инфекция, то лечить его будут в инфекционном отделении.
Большую роль в лечении колита играет правильная диета, её также назначает врач. В рационе больного не должно быть продуктов, которые могут механически или химически раздражать кишечник, например, кисломолочных продуктов. Пищу больной должен будет принимать в протёртом виде, небольшими порциями и не реже 4-5 раз в день. Отказаться придётся и от продуктов, которые способствуют газообразованию, например, от капусты и бобовых.
Разрешён слегка подсушенный несладкий пшеничный хлеб, нежирное мясо и рыба. Пищу лучше готовить на пару. По мере улучшения состояния больного, список разрешённых продуктов увеличивают.
Если природа заболевания была инфекционной, то лечение будет курсовым, лекарства для антибактериальной терапии назначает врач. При любых формах колита полезна умеренная физическая активность и лечебная физкультура.
Профилактика колита
Хорошей профилактикой для предотвращения появления колитов является сбалансированная диета. Правильное питание позволит минимизировать риск различных заболеваний ЖКТ. Рекомендуется исключить употребление алкоголя, пряностей, консервов, перейти на дробное питание.
Люди с выявленными хроническими заболеваниями толстого кишечника должны находиться под контролем специалистов и проходить периодические диспансерные наблюдения. Им лучше избегать избыточных физических нагрузок и стрессов, не работать в ночное время и следить за режимом сна.
Даже если раньше вы не страдали колитом, от этой болезни никто не застрахован. Важна своевременная диагностика и правильное лечение заболевания, поэтому регулярно проходите профилактические обследования и при первых симптомах колита обращайтесь к врачу. Не экспериментируйте с самолечением, злоупотребление лекарствами может вам только навредить.
Хронический колит, диагностика и лечение
Этиология и патогенез
Причиной хронического колита довольно часто являются возбудители кишечных инфекций — шигеллы, сальмонеллы, кампилобактерии, иерсинии, клостридии и др. Хрониче ский колит могут вызывать гельминты, простейшие (амебы, лямблии, трихомонады, балантидии), а также условно-патогенная и сапрофитная флора. При возникновении хронического колита возбудитель может не выявляться, но остаются явления дисбактериоза, усиливаются изменения не только двигательной, ферментовыделительной функций кишечника, но и структуры слизистой оболочки, что способствует хронизации процесса.
Довольно часто встречаются колиты алиментарного происхождения. К ним приводят нарушение режима питания, однообразное, содержащее большое количество углеводов или белков, лишенное витаминоносителей питание, частое употребление трудноперевариваемой и острой пищи, злоупотребление алкоголем. Выделяют также «медикаментозные колиты», которые возникают при длительном и бесконтрольном приеме ряда лекарственных препаратов (слабительные средства, содержащие антрагликозиды, антибиотики, салицилаты, препараты наперстянки и др.).
Возможны колиты аллергической природы (при пищевой и медикаментозной аллергии), причем аллергический компонент присущ и так называемым постинфекционным колитам, при которых появляется повышенная чувствительность к некоторым представителям кишечной микрофлоры, продуктам их жизнедеятельности и распада.
К возникновению колита может привести врожденный дефицит ферментов, в частности дисахаридазная недостаточность, вследствие постоянного раздражения слизистой оболочки толстой кишки продуктами неполного расщепления пищи. Подобный механизм наряду с висцеро-висцеральными рефлексами лежит в основе и некоторых «вторичных» колитов, таких как колиты, сопутствующие атрофическому гастриту, панкреатиту с нарушением внешнесекреторной функции поджелудочной железы, хроническому энтериту. Развивающийся дисбактериоз способствует возникновению воспалительного процесса в толстой кишке, но может быть и его следствием, как и вторичная дисахаридазная недостаточность.
В патогенезе заболевания существенное значение имеет повреждение слизистой оболочки толстой кишки в результате длительного воздействия механических, токсических, аллергических факторов. В патологический процесс вовлекается нервный аппарат кишечника, что приводит к нарушению двигательной и секреторной функций толстой кишки и усугубляет трофические расстройства в кишечной стенке. Огромное значение имеет дисбактериоз, характеризующийся уменьшением количества микроорганизмов, постоянно присутствующих в кишечнике (бифидобактерии, кишечная палочка, лакто-бактерии), нарушением соотношения бактерий в различных отделах кишечника, усиленным размножением условно-патогенной и появлением патогенной флоры. Возникает вторичная ферментопатия. Все это приводит к развитию кишечной диспепсии, иммунных нарушений с появлением аутоантител к антигенам слизистой оболочки толстой кишки. Вероятность аутоиммунизации в прогрессировании и хронизации процесса достаточно велика.
Клиника
Похудание при хроническом колите чаще связано с уменьшением количества потребляемой пищи из-за боязни усиления кишечных признаков заболевания, длительного соблюдения чрезмерно щадящей диеты.
Лечение хронического колита
Лечение должно быть направлено на устранение этиологического фактора, нормализацию функционального состояния кишечника и реактивности организма, коррекцию нарушений водно-электролитного баланса (при поносе) и микробного спектра кишечника, уменьшение воспалительного процесса в кишечнике.
При обострении назначают механически и химически щадящую диеты (№ 6 при частом жидком стуле — № 4 на несколько дней), частое дробное питание (5-6 раз в день). Диета должна быть полноценной и содержать 100-120 г белка, 100 г жиров, кроме тугоплавких, 300-450 г углеводов, 8-10 г поваренной соли. Исключаются цельное молоко и «магазинные» молочнокислые продукты при их плохой переносимости, грубая растительная клетчатка (белокочанная капуста, редис и др.), газообразующие продукты (ржаной хлеб, бобовые и др.), холодные блюда. В рацион вводят продукты и блюда, уменьшающие кишечную перистальтику: слизистые супы, протертые каши, кисели, чернику, черемуху, груши, айву, крепкий чай. Овощи и фрукты дают в отварном, протертом или гомогенизированном виде.
Из медикаментозных средств в период обострения назначают короткие курсы антибактериальных препаратов (сульгин, фталазол, левомицетин или другие антибиотики широкого спектра действия, интетрикс, невиграмон при обнаружении протея и т. п.) с последующим назначением колибактерина, бифидумбактерина, бификола, лактобактерина по 5-10 доз в день для нормализации кишечной микрофлоры. Хороший и более стойкий эффект наблюдается при постепенной отмене данных препаратов. При поносе рекомендуются вяжущие, обволакивающие и адсорбирующие средства. При метеоризме показаны карболен, отвар цветов ромашки, листьев мяты перечной, укроп.
колит Здравствуйте можно ли излечить хронический колит. Дайте пожалуйста рекомендации. Спасибо.
Ответ: Да, методами иглоукалывания и классической гомеопатией возможно справиться с этой проблемой или добиться стойкой клинической ремиссии процесса.
Колит при раздраженном кишечнике
7 дней как 7 шагов к здоровому питанию
при раздраженном кишечнике
Проблемы ЖКТ или когда болит живот
Две проблемы с похожими симптомами распространены особенно часто: колит и раздраженный кишечник. Несмотря на то, что симптомы могут показаться схожими, в причинах этих состояний есть кардинальные отличия. А значит, подход к лечению будет разным.
Каковы симптомы раздраженного кишечника?
Откуда же такие тяжелые симптомы, хотя сам орган не поражен? Это последствия нарушения работы гладкомышечных клеток кишечника. В норме они работают согласованно, продвигают содержимое с нужной скоростью, чтобы завершились процессы пищеварения, всосались необходимые элементы, а продукты переработки вовремя покинули организм. Когда происходит сбой, они сокращаются невпопад, отчего пища может проходить транзитом или, наоборот – застаиваться и приводить к запорам. Все это сопровождается болью и метеоризмом (газообразование, вздутие, урчание).
Как проявляется колит?
Что касается колита, то он представляет собой воспаление самой стенки кишечника. В этом случае нарушения работы ЖКТ – это последствия поражения кишечника.
Провоцирующих факторов может быть множество 3 :
Иногда факторы риска могут сочетаться между собой. В некоторых случаях причины до сих пор не изучены.
Протекать колит может по-разному. Если это краткосрочное действие инфекции или токсинов, возникает острый колит. Если же это нарушения иммунитета, может развиваться хронический вариант течения, когда удается не ликвидировать причину, а лишь сгладить симптомы и облегчить состояние. Общее направление лечения – это снятие воспаления кишечной стенки и борьба с факторами, которые его вызвали. Вовремя начатое лечение помогает не допустить развитие осложнений.
Колит: что это такое?
В отличие от СРК колит – воспалительное заболевание, которое поражает стенки кишечника.
В зависимости от характера течения болезни выделяют острый и хронический колиты.
Хронический колит
Считается, что хронический колит диагностируется у половины людей с проблемами органов пищеварения. Характерным признаком является неустойчивый стул: чередование запоров и диареи. Помимо этого, могут наблюдаться потеря аппетита, ведущая к уменьшению массы тела, тошнота, отрыжка, ощущение горечи во рту. Совокупность подобных симптомов требует обследования всего желудочно-кишечного тракта. При этом заболевание может протекать с периодическими обострениями симптомов или без них.
Острый колит
Острый колит имеет ярко выраженную симптоматику, которая, как правило, протекает одновременно с воспалением желудка или тонкого отдела кишечника. При острой форме возникает ноющая, иногда пульсирующая боль, а неустойчивый стул дополняется возможными примесями крови или слизи.
В зависимости от причины возникновения выделяют несколько видов острых колитов, но мы рассмотрим только те, которые встречаются наиболее часто.
Инфекционный колит
Провоцируется некоторыми видами бактерий, вирусов и паразитов. Они могут попасть в организм извне, например, при употреблении загрязненной воды или не тщательно промытых фруктов и овощей. При высоком уровне интоксикации организма инфекционный колит может сопровождаться тошнотой и повышением температуры.
Токсический или лекарственный колит
Возникает на фоне самостоятельного приема медикаментов, в особенности антибиотиков или слабительных средств. Проявляется симптомами сильного отравления: повышением температуры, тошнотой и рвотой. Возможны колющие, режущие боли в животе, головная боль, тошнота, головокружение, слабость, общее недомогание.
Отличия колита от раздраженного кишечника
| Критерии сравнения | СРК | Колит |
|---|---|---|
| Характер заболевания | Заболевание кишечника, связанное с нарушением двигательной функции кишечника. | Заболевание кишечника, связанное с воспалительным процессом в кишечнике. |
| Симптомы | Симптомы СРК не включают признаки отравления и воспаления (лихорадку, рвоту и т.д.), а также дополнительные выделения/примеси в стуле (слизь, кровь и т. д.) | Может проявляться повышением температуры, рвотой, тошнотой. Возможно ректальное кровотечение, примеси слизи и крови в стуле. |
| Медицинская помощь | Если диагноз известен, то допускается самостоятельное наблюдение за течением заболевания *. | Обязательно требуется наблюдение врача, особенно в острый период. Зачастую необходима госпитализация в стационар. |
| Лечение | Причина заболевания связана с образом жизни человека, который не всегда возможно быстро изменить. Именно поэтому важное место в лечении СРК занимает симптоматическое лечение. | Как правило, лечение назначает врач. Целью медикаментозного лечения является устранение воспаления и его последствий. |
| Осложнения | Не увеличивает риск развития серьезных осложнений, в т. ч. рака. 2 | Воспалительный характер заболевания может привести к развитию таких осложнений, как кровотечение, омертвение тканей. |
Как лечить раздраженный кишечник?

Если наблюдется комплекс симптомов раздраженного кишечника: нарушение стула (запор и/или диарея), метеоризм (газообразование, вздутие, урчание), боли, но причин для сильного беспокойства нет, можно помочь своему кишечнику.
Дюспаталин® 135 мг работает вне зависимости от причины нарушения работы кишечника. Действуя напрямую на гладкомышечную клетку, он регулирует ее работу, снимает спазм и позволяет быстро облегчить болевые ощущения. Эффект препарата начинает развиваться уже через 15 минут 4 после применения.
При курсовом приеме от 28 дней 6 Дюспаталин® 135 мг нормализует работу кишечника, устраняя весь комплекс симптомов раздраженного кишечника: нарушение стула (запор и/или диарея), метеоризм (газообразование, вздутие, урчание)5.
С Дюспаталин® ваш кишечник невозмутим.
УЗНАТЬ БОЛЬШЕ
ДЮСПАТАЛИН® 135 мг —
ВАШ КИШЕЧНИК
НЕВОЗМУТИМ!
КАК РАБОТАЕТ ДЮСПАТАЛИН® 135 мг?
Предлагаем ознакомиться с механизмом действия Дюспаталин® 135 мг.
ВОПРОС-ОТВЕТ: ЧТО МОЖНО ЕСТЬ ПРИ МЕТЕОРИЗМЕ
RUS2208248 (v1.0) Регистрационный номер: ЛП-001454.
Материал разработан при поддержке ООО «Эбботт Лэбораториз» в целях информирования пациентов о заболевании.
Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
© 2021 ООО «Эбботт Лэбораториз» 125171, Москва, Ленинградское шоссе, д.16А, строение 1, БЦ «Метрополис»
Телефон: +7 (495) 258 42 80, факс: +7 (495) 258 42 81
18+ Информация, представленная на сайте предназначена для просмотра только совершеннолетними лицами.
При использовании интернет-ресурса https://duspatalin.ru в порядке ст. 9 Федерального закона от 27.07.2006 N 152-ФЗ «О персональных данных» (далее – ФЗ «О персональных данных») пользователь сайта https://duspatalin.ru даёт согласие ООО «Эбботт» на автоматизированную обработку в т.ч., но, не ограничиваясь на передачу в сторонние сервисы анализа посетителей Yandex.Metrika; Yandex Webmaster; GoogleAnalytics; Google Tag Manager обработку данных о посетителе (а именно: cookies, IP-адрес, URL страницы, заголовок и реферер страницы, предполагаемое географическое положение, часовой пояс, возраст, пол, версия и язык браузера, разрешение дисплея, версия операционной системы и вспомогательного программного обеспечения, учет взаимодействия с сайтом, модель устройства, поисковые системы, глубину просмотра, список скачанных файлов, интересы посетителя, список посещённых страниц и проведённое время на сайте).
Как понять, что кишечник «раздражен»?
Ваш результат: 5/6
Неплохо! Вы явно посвятили немало времени изучению темы «раздраженного» кишечника.
Возможно, вам будет интересно узнать еще и об этом:
Спастический колит
Спастический колит — это один из воспалительных патологических процессов, который находится в кишечнике и связан с проблемами моторики. Главное проявление болезни — возникновение регулярных спазмов. Заболевание довольно опасное, может стать причиной развития других воспалений в разных отделах ЖКТ.
В группе риска находятся женщины (они болеют чаще) и дети с самых ранних лет.
Симптомы
Приступообразные боли в кишечнике — наиболее распространенный симптом спастического колита. Причем боль наблюдается как днем, так и в ночное время, несколько ослабевая после похода в туалет (дефекации). Иные симптомы зависят от того, на какой стадии находится заболевание. К ним относят:
Температура обычно не повышается, также не наблюдается резкого снижения веса. У отдельных пациентов на фоне болезненного состояния кишечника начинается сильная потливость.
У детей
В группу риска входят слабые дети и малыши, которых кормят искусственно. Нередко у маленьких пациентов проявляются такие внекишечные симптомы, как тахикардия, потливость, головные боли.
Осложнения
Симптомы при таком заболевании постоянно нарастают, из-за чего пациент страдает, а качество его жизни значительно ухудшается. Если же долго терпеть, могут начаться и более серьезные последствия. Так, диарея приводит к обезвоживанию и проблемам с сердцем, почками, другими органами. Запоры могут стать причиной кишечной непроходимости — вплоть до того, что понадобится хирургическое вмешательство. Спастический колит — это небезобидное заболевание, поэтому лечить его нужно своевременно, не дожидаясь, пока начнутся еще более серьезные проблемы.
Причины
Главная причина спастического колита кишечника — нарушение режима питания. Это употребление неправильных (неподходящих человеку) продуктов на фоне сниженного иммунитета, ослабленного организма.

Причин острого и хронического спастического колита очень много — часто они действуют на организм в совокупности.
Диагностика
Чем обширнее поражение, тем больше исследований может понадобиться, чтобы максимально точно увидеть картину заболевания и назначить эффективную программу лечения.
Лечение
Это тот случай, когда любые самостоятельные действия запрещены — при первых же признаках заболевания необходимо обращаться к врачу. Сразу посещают гастроэнтеролога — такие специалисты есть в АО «Медицина» в Москве. Каждый пациент, который обратится за помощью в клинику, пройдет тщательную диагностику и получит грамотные рекомендации по любому вопросу.
Обычно лечение спастического колита включает консервативные методы и диету. Пациенту назначают разные медикаменты:

Диета при спастическом колите очень важна. Правильное питание помогает выздоравливать и держать заболевание под контролем. Обычно из рациона исключают мучную продукцию, маринованные, острые, жареные и очень жирные блюда, молоко. Диета может быть индивидуальной, потому что важно убрать продукты, стимулирующие повышенное газообразование — а у разных пациентов это разные вещи.
При этом диета при спастическом колите подстраивается и под основные симптомы конкретного пациента. Если он страдает запорами, нужно есть больше продуктов с клетчаткой (но ни в коем случае не слабительные), если диареей — блюда, которые могут закрепить стул. Все обсуждается индивидуально.
Профилактика
Чтобы симптомы и лечение спастического колита обошли вас стороной, необходимо придерживаться следующих советов:
Как и для многих других заболеваний, в данном случае профилактикой будет здоровый образ жизни и внимание к тем переменам, которые происходят в организме.
Вопросы и ответы
В чем главный признак спастического колита?
Главный признак этого заболевания — нарушение моторной функции кишечника. Это отражено в названии недуга: спастический — от слова «спазм».
Какие нарушения стула бывают при спастическом колите?
Это зависит от вида заболевания. У части пациентов наблюдается диарея, у другой части — запор. Нередки и смешанные случаи, когда эти состояния чередуются.
Насколько опасен спастический колит?
В сложных случаях спастический колит может приводить к серьезным нарушениям — вплоть до того, что потребуется операция на кишечнике. А если операцию не сделать, жизнь пациента будет под угрозой.
ДИАГНОСТИКА И ЛЕЧЕНИЕ болезни Крона и язвенного колита
Как провести дифференциальный диагноз болезни Крона, язвенного колита и синдрома раздраженной кишки? Какие исследования должен провести врач общей практики? Какие препараты следует использовать для лечения этих заболеваний? Рисунок 1. Во
Как провести дифференциальный диагноз болезни Крона, язвенного колита и синдрома раздраженной кишки?
Какие исследования должен провести врач общей практики?
Какие препараты следует использовать для лечения этих заболеваний?
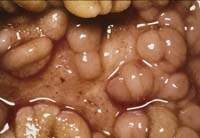 |
| Рисунок 1. Воспаленная стенка кишечника при болезни Крона. После Второй мировой войны заболеваемость ею во многих регионах резко возросла. |
Лечение воспалительных заболеваний кишечника (ВЗК), как правило, приносит хорошие результаты, хотя их хроническая природа время от времени неизбежно вызывает замешательство и разочарование как больных, так и врачей.
Сейчас все шире используются иммуносупрессоры, что сопровождается повышением частоты осложнений, и появляются новые виды лечения, поэтому представляется целесообразным, чтобы значительная часть таких больных получала терапию под контролем гастроэнтеролога.
Врач общей практики должен уметь распознавать, в каких случаях тяжелого колита требуется экстренная госпитализация, так как это может спасти жизнь больного.
Многие пациенты с ВЗК, особенно с легким течением заболевания, получают лечение исключительно у врача общей практики, однако часто наилучшим подходом представляется совместное ведение таких больных с участием специалистов гастроэнтерологической клиники.
Внедрение более активного лекарственного и хирургического лечения позволило снизить смертность при этих заболеваниях. Однако еще предстоит доказать, насколько оправдают первоначальные надежды новые препараты, основанные на лучшем понимании иммунологических медиаторов воспаления кишечника.
В понятие ВЗК обычно включаются язвенный колит (ЯК) и болезнь Крона (БК), хотя под этим термином иногда подразумеваются и такие менее известные заболевания, как коллагенозный колит и эозинофильный колит.
ЯК и БК — это болезни северных стран, и они более распространены среди городского населения [1]. Однако за последние десятилетия заболеваемость ими возросла в Японии и в Южной Европе — параллельно повышению жизненного уровня.
Влияние пола проявляется слабо: мужчины немного более предрасположены к ЯК, а женщины — к БК.
Наблюдается два пика заболеваемости: в возрасте 15–25 лет и 50–80 лет. У детей до 10 лет БК встречается редко, в то время как ЯК может наблюдаться в раннем младенческом возрасте. В Северной Европе приблизительные показатели заболеваемости ЯК и БК соответственно составляют 10 (распространенность 140) и 6 (распространенность 65) на 100 000 населения.
Эпидемиология ВЗК свидетельствует о том, что ЯК и БК являются отдельными патологическими состояниями с общим этиологическим фактором в виде обусловленной генетически, повышенной восприимчивости к некоему фактору окружающей среды. У родственников больного с ВЗК выше вероятность развития подобного заболевания (но не обязательно того же типа), и исследования монозиготных близнецов подтверждают существование генетического фактора.
В настоящее время в Оксфорде и в других центрах проводятся исследования по выявлению в геноме различных локусов, обусловливающих такую воприимчивость. Выдвигались гипотезы о роли многих этиологических факторов в развитии ВЗК (в том числе табачного дыма, газированных напитков, зубных паст, оральных контрацептивов, кори и M. paratuberculosis), однако ни одна из них не получила широкого признания.
Представляется, что при таких заболеваниях по какой-то причине утрачивается толерантность слизистой кишечника к множеству бактериальных и пищевых антигенов и развивается неконтролируемый воспалительный процесс.
Симптомы и данные клинического обследования
 |
| Рисунок 2. Язвенный колит. |
Проявления ЯК и БК отражают степень активности патологического процесса. При ЯК слизистая прямой и толстой кишки воспалена, покрыта поверхностными изъязвлениями, что вызывает боль в животе (нередко — левостороннюю), примеси крови и слизи в кале, диарею, часто сопровождаемую болями при дефекации и иногда — тенезмами.
Кроме того, часто наблюдаются общее недомогание, потеря аппетита и похудание. При пальпации весь живот может быть умеренно болезненным, ректальное исследование также нередко причиняет боли, при этом на перчатке остается кровь.
БК может вызывать колит и проявляться его симптомами (приблизительно в 30% случаев), но чаще она поражает дистальные отделы тонкого кишечника — либо в сочетании с колитом, либо без него.
В отличие от ЯК, БК способна поражать любой отдел желудочно-кишечного тракта — от рта до ануса, вызывая трансмуральное воспаление, ведущее к таким серьезным осложнениям, как стриктуры и свищи.
Если язвы заживают и оставляют после себя фиброзный стеноз, то появляются симптомы обструкции. Пациенты нередко указывают на определенное место, где временами возникают припухлость и боль. В правой подвздошной ямке может пальпироваться болезненное образование.
Абсцессы нередко приводят к формированию свищевых ходов между петлями кишечника или между кишкой и другими органами, такими как влагалище или мочевой пузырь. Состояние таких больных зачастую плачевное, так как они страдают от постоянных болей и системных симптомов, и заболевание у них течет более агрессивно. Часто наблюдаются анорексия, похудание и перемежающаяся лихорадка.
ВЗК обычно то обостряются, то затухают, с чередованием периодов ремиссии и рецидивов. Течение ЯК определяется, главным образом, распространенностью и тяжестью патологического процесса за первый год после постановки диагноза. У больных, у которых пять лет наблюдается слабовыраженный перемежающийся проктит, скорее всего, данное заболевание и дальше будет протекать подобным же образом.
И наоборот, риск колостомии наиболее высок в первый год, когда больные еще не успевают свыкнуться с мыслью, что у них ЯК, и тем большим шоком для них становится илеостомия.
Прогноз ЯК в настоящее время очень хороший. В недалеком прошлом смертность составляла 55 % за 15 лет, в настоящее же время за счет активного современного лечения, как медикаментозного, так и хирургического, этот показатель лишь немного превышает смертность в общей популяции. Однако в возрастной группе старше 60 лет прогноз менее благоприятен.
БК течет более тяжело и непредсказуемо, тем не менее соблюдается верным правило, что у большинства пациентов тип и тяжесть заболевания остаются такими же, как и при постановке диагноза.
При развитии фиброзных стриктур течение патологического процесса чаще доброкачественное, а при формировании абсцессов и свищей наблюдается тенденция к большей его агрессивности. У 1/2-2/3 больных с БК в конце концов возникает необходимость хирургического лечения, при этом частота повторных операций достигает 50%. Около 6% пациентов с БК погибают непосредственно от осложнений данной болезни [2].
Дифференциальная диагностика и методы исследования
У больных, поступающих с типичными проявлениями ВЗК, прежде всего следует исключать энтероколит инфекционной природы. Необходимо исследовать кал на наличие возбудителей родов Salmonella, Shigella, Campylobacter и Yersinia, а также на яйца глистов, цисты и паразиты. Псевдомембранозный колит, вызываемый Clostridium difficile, исключается тестом кала на токсин этого возбудителя.
Тем не менее ВЗК может сосуществовать с кишечными инфекциями и даже провоцироваться ими, поэтому, если симптомы не купируются за две недели, необходимы дальнейшие исследования.
Иногда за ВЗК, особенно за БК можно принять ишемический колит либо острый или хронический лучевой колит. Лимфома, туберкулез кишечника и рак также входят в дифференциально-диагностический ряд.
У многих пациентов с синдромом раздраженной кишки (СРК) в конце концов приходится выполнять колоноскопию для исключения ВЗК — у этих двух патологических состояний имеются некоторые общие признаки. Конечно, примесь крови в кале не характерна для СРК. Другой, полезный для дифферециации признак — это наличие ночных симптомов, которые при СРК встречаются очень редко.
Ректороманоскопию и биопсию задней стенки прямой кишки необходимо проводить как можно раньше (в идеале — при первом обращении больного к врачу общей практики), так как в этом случае эффективное лечение может быть начато своевременно. Большинство пациентов, напуганных своим заболеванием и встревоженных кровотечением из прямой кишки, приходится успокаивать и убеждать в необходимости тщательного обследования, несмотря на то, что некоторые из применяемых диагностических методик крайне непривлекательны. Анализы крови важны для исключения анемии и для слежения за развитием заболевания, но они не способны существенно помочь в постановке самого диагноза. Тем не менее при болях в животе и поносе патологические изменения в этом анализе могут с большей вероятностью указывать на ВЗК, а не на СРК. Вполне достаточно провести общий анализ крови, определить СОЭ или С-реактивный белок, электролиты и показатели функции печени.
При ЯК распространенность и тяжесть заболевания наиболее точно оцениваются при колоноскопии с биопсиями, которые берут для гистологического исследования из каждого отдела толстой кишки. Илиоколоноскопия также является хорошим методом диагностики БК и позволяет подтвердить этот диагноз гистологически; это единственный способ выявления на ранней стадии поражения подвздошной или толстой кишки при этом заболевании. Рентгенологическое исследование с приемом внутрь сульфата бария в динамике помогает выявлять стриктуры тонкого кишечника и свищевые ходы при БК. Для выявления поражения толстой кишки все еще используется иригоскопия, но этот метод менее чувствителен, чем колоноскопия, особенно при слабо выраженном заболевании. Сканирование с использованием лейкоцитов, меченых технецием, — информативный метод оценки активности патологического процесса при динамическом наблюдении.
Отличить ЯК от БК не всегда просто. Их проявления по ряду признаков совпадают, поэтому БК, ограниченная прямой и сигмовидной кишкой, может напоминать ЯК. Иногда гистологическое исследование не позволяет поставить окончательный диагноз, и приблизительно в 10-15% случаев диагноз остается неуточненным, по крайней мере на какое-то время. Во многих из таких случаев при последующем наблюдении оказывается, что у больного БК.
Лечение
Учитывая вышесказанное, ситуацию облегчает то, что лечение ЯК и БК очень похоже, но в то же время этот факт может просто отражать ограниченность наших средств борьбы с этими заболеваниями.
Возможно, следующее поколение лекарственных препаратов позволит более дифференцированно подходить к лечению этих двух заболеваний.
Цель терапии при ВЗК состоит в облегчении симптомов, в индукции ремиссии и предотвращении рецидивов. В настоящее время медикаментозное лечение назначается по ступенчатой схеме.
Сульфасалазин и 5-аминосалицилаты (5-АСА)
Это противовоспалительные препараты, которые используются для лечения ВЗК слабой или умеренной активности, но более широкое распространение они нашли для поддержания ремиссии.
Они оказывают разностороннее действие на иммунную систему, в частности подавляют воспаление — как на поверхности эпителиальных клеток, так и на уровне метаболизма внутри них.
Сульфасалазин был впервые применен 50 лет назад, и он позволяет достичь ремиссию у 35-80% больных. При его использовании часто (у 20% пациентов) наблюдаются побочные эффекты, главным образом тошнота, рвота, головные боли и потеря аппетита, но этот препарат весьма дешев.
Нет нужды использовать новые препараты 5-АСА у остальных 80% больных, у которых при применении сульфасалазина не возникает существенных побочных действий. Исключение составляют, пожалуй, только молодые мужчины, так как сульфасалазин ухyдшает показатели спермограммы.
Сульфасалазин под действием бактерий расщепляется на сульфапиридин (который обусловливает большинство побочных действий) и активный компонент 5-АСА (месалазин — mesalazine), и поэтому высвобождается в толстой кишке.
Асакол (asacol) — заключенная в особую оболочку лекарственная форма месалазина, которая высвобождается при рН>7, и олсалазин (olsalazine) — димерная форма 5-АСА, расщепляемая бактериями, также действуют в дистальных отделах кишечного тракта.
Пентаса (pentasa) — микрогранулярная лекарственная форма месалазина — высвобождается на протяжении тонкого кишечника и толстой кишки; поэтому она более эффективна при БК с поражением подвздошной кишки. На практике пентаса может оказаться также наилучшим средством при ЯК с диареей, поскольку такие больные нередко отмечают выделение с калом неизмененных таблеток асакола.
Балсалазид (balsalazide) — другое производное 5-АСА, которое оказалось эффективным при остром (умеренно тяжелом или тяжелом) ЯК и переносится лучше, чем месалазин [3]. Какой бы препарат ни выбрать, весь накопленный опыт показывает, что для подавления активного заболевания требуются значительные дозы (а именно 3,2-4,8 г в сутки).
Ректальные препараты месалазина дороги, но играют значительную роль в лечении упорного проктоколита. Наконец, препараты 5-АСА не лишены побочных эффектов: иногда они усиливают боль в животе и диарею; кроме того, в литературе имеется ряд сообщений о возникновении миокардита, нейропатии, панкреатита и нефротоксичности.
Кортикостероиды
При ЯК и БК кортикостероиды позволяют достичь ремиссии, однако они менее эффективны в ее поддержании.
При умеренно выраженном заболевании применяется преднизолон в дозах 30-40 мг, которые затем при положительном эффекте постепенно снижаются примерно до 10 мг. Затем еще более осторожно производится отмена этого препарата.
Длительная терапия кортикостероидами нежелательна, особенно у молодых пациентов. Это объясняется известными их системными эффектами, но эти недостатки могут быть в некоторой степени преодолены с помощью местно действующих препаратов при поражении дистальных отделов кишечника.
Другим способом ограничения системной токсичности является применение будесонида (budesonide), преимущество которого заключается в высоком сродстве к глюкокортикоидным рецепторам и в расщеплении значительного его количества при первом же прохождении через печень. Он выпускается в виде таблеток для постепенного высвобождения в подвздошной и слепой кишке.
Иммуносупрессоры
Азатиоприн (azathioprine) и в США — 6-меркаптопурин очень эффективны при хронических активных ВЗК, при которых не достигается ремиссии с помощью кортикостероидов, или при частых рецидивах.
Однако до наступления эффекта проходит значительное время (в среднем 12 недель), и примерно у 10% больных лечение приходится прекращать из-за таких побочных проявлений, как тошнота или рвота, панкреатит и угнетение кроветворения.
Имеется также повышенный риск инфекции (но не выше, чем при лечении стероидами) и небольшая вероятность развития риска новообразований.
Тем не менее азатиоприн в настоящее время все шире применяется для поддерживающей терапии при БК. В исследовании были получены обнадеживающие результаты: в группе, получавшей этот препарат, частота ремиссии составила 42%, а в группе, принимавшей плацебо, — всего 7%. Однако для такого эффекта требуются достаточные дозы (2 мг/кг в сутки). Преимущество применения циклоспорина состоит в быстром наступлении эффекта. Поэтому он используется по следующим показаниям: как средство быстрой помощи при острых, тяжелых формах БК и ЯК, при отсутствии облегчения от высоких доз кортикостероидов. И все же нефротоксичность этого препарата ограничивает его использование в других ситуациях.
В настоящее время несколько новых методик лечения проходят различные фазы клинических испытаний. Эти методики заключаются в применении моноклональных антител против отдельных цитокинов (таких, как IL-12, TNF-α и против рекомбинантных цитокинов (IL-10). Предварительные результаты показывают, что действие антител против TNF-α при БК может привести к достижению ремиссии длительностью несколько месяцев. Однако их применение ограничено необходимостью вводить препарат внутривенно и его высокой стоимостью. Талидомид — сильный ингибитор TNF-α — успешно применялся в лечении ВЗК. В настоящее время начинаются клинические испытания его новых аналогов, которые, как сообщается, не оказывают такого тяжелого действия, характерного для талидомида, как токсичность в отношении плода.
Другие подходы к лечению
Некоторые гастроэнтерологи в качестве препаратов первой линии лечения БК используют метронидазол и ципрофлоксацин. Часто достигаются ремиссии, но рецидивы наступают раньше. Питание элементными смесями оказалось успешным при ВЗК у детей, оно позволяет достигать ремиссии с той же частотой, что и при лечении кортикостероидами. Кембриджская исследовательская группа недавно сообщила о своих предварительных результатах, свидетельствующих об эффективности лечения БК с помощью элементных смесей. При этом в рацион постепенно вводят отдельные виды пищи, пока не обнаруживается тот продукт, который вызывает обострение заболевания. По некоторым данным, у ряда больных этим методом удалось добиться излечения. К сожалению, исключающие диеты редко приносят пользу при ВЗК, кроме тех немногих случаев, когда диета без молока и молочных продуктов может помочь при ЯК.
Важно обращать внимание на образ жизни больного. Очень трудно добиться того, чтобы у него стало меньше стрессов, но следует помнить, что стресс может играть значительную роль в развитии рецидивов как ЯК, так и БК. Представляется, что курение обладает защитным действием при ЯК, однако оно значительно ухудшает прогноз при БК, поэтому при этом заболевании больным надо настоятельно советовать бросить курить. Нестероидные противовоспалительные препараты часто вызывают рецидивы, и по возможности их следует избегать.
Хирургическое лечение
Оперативное вмешательство показано при ЯК в тех случаях, когда колит носит молниеносный характер или если при длительном течении заболевания ремиссия не достигается, несмотря на применение лучших лекарственных средств. При БК, когда развиваются стеноз и обструкция, иногда приходится проводить стриктуропластику или резекцию. При этом заболевании хирургическое лечение может также заключаться в дренировании абсцессов или в наложении анастомозов в обход воспалительных масс или свищей.
Когда необходима госпитализация
Острый, тяжелый колит является показанием к немедленной госпитализации, к постельному режиму и к внутривенному введению кортикостероидов. Это означает, что госпитализировать следует любого больного с диагнозом язвенного колита, проявляющегося частым кровавым поносом (6 или более раз в день) и лихорадкой (более 37°С ) или тахикардией (более 90 в минуту). Анемия (гемоглобин менее 100 г/л), СОЭ более 30 мм/ч или альбумин менее 35 г/л считаются ценными дополнительными показателями тяжести приступа.
При умеренно выраженном заболевании лечение должно заключаться в оральном приеме кортикостероидов. Таких больных необходимо неотложно направлять в поликлинику при больнице. Легкие случаи следует лечить препаратами 5-АСА и/или ректальными препаратами стероидов (или ректальными формами 5-АСА).
В большинстве гастроэнтерологических клиник охотно консультируют также и легкие случаи, последующее же длительное наблюдение обычно ложится на плечи врачей общей практики. БК, кроме самых слабовыраженных ее форм, в идеале необходимо лечить в клинике, где имеется гастроэнтерологическая и хирургическая служба.
Литература
1. Shivananda S., Lennard-Jones J., Logan R., Fear N., Price A., Carpenter L., van Blankenstein M. Incidence of inflammatory bowel disease across Europe: is there a difference between north and south Results of the European Collaborative Study of Inflammatory Bowel Disease (EC-IBD). Gut, 1996; 39 (5): 690-697.
2. Inflammatory Bowel Disease, Allan, RN et al (eds). London: Churchill Livingstone, 1997.
3. Green J. R., Lobo A. J., Holdsworth C. D., Leicester R. J., Gibson J. A., Kerr G. D., Hodgson H. J., Parkins K. J. and Taylor M. D. Balsalazide is more effective and better tolerated than mesalamine in the treatment of acute ulcerative colitis. The Abacus Investigator Group. Gastroenterology 1998; 114 (1): 15–22.
Обратите внимание!
Что сказать больному?
Больные с язвенным колитом
Пациенты с болезнью Крона
Очень важно, чтобы мы не теряли вас из поля зрения. Даже если проявления болезни вас сильно не беспокоят, вам нужно будет продолжать регулярно посещать врача.

