Клостридиозы у детей
Клостридиозы — острые инфекционные заболевания человека и животных, которые вызваны клостридиями.
Клостридиозы классифицируют по механизму возникновения на травматические и энтеральные. К энтеральным относят: клостридиоз диффициле, клостридиоз перфрингенс, ботулизм. К травматическим относят газовую гангрену и столбняк. Ниже будут рассмотрены клостридиоз диффициле и клостридиоз перфрингенс.
Клостридиоз перфрингенс – острое заболевание инфекционной природы с энтеральным путем заражения, которое проявляется синдромом гастроэнтерита или энтероколита и инфекционным токсикозом, а в более редких случаях и некротическим энтеритом или сепсисом.
Клостридиоз диффициле – острое заболевание инфекционной природы (путь заражения также энтеральный), которое вызывается антибиотикоиндуцированными штаммами клостридий диффициле и проявляется диарейным синдромом с развитием псевдомембранозного колита и инфекционным токсикозом.
Что провоцирует / Причины Клостридиозов у детей:
Человек может заразиться только некоторыми представителями клостридий 2-й и 4-й групп, которые приводят к энтеральным клостридиозам, а также возбудителем столбняка и возбудителями газовой гангрены. Данные бактерии вырабатывают специфические активные экзотоксины.
Клостридии «проживают» в естественной среде в кишечниках животных и человека. Они могут там находиться длительное время и размножаться, но при этом к болезням не приводят. С каловыми массами клостридии попадают во внешнюю среду, в основном в землю. Там они могут «жить» долгий срок в виде спор.
Клостридии перфрингенс длительное время считали возбудителем лишь газовой гангрены. Но в середине прошлого столетия наши связь между данными бактериями и пищевыми токсикоинфекциями.
Клостридии перфрингенс представляю собой короткие полиморфные палочки, которые не имеют жгутиков. Могут образовывать субтерминально расположенные споры. Относятся к строгим анаэробам. Их делят на шесть типов в зависимости от способности производить экзотоксины и ферменты: А, В, С, D, Е, F.
Чаще всего детский кишечный клостридиоз спровоцирован клостридиями перфрингенс типа А, в более редких случаях – типами С и F.
Патогенез (что происходит?) во время Клостридиозов у детей:
Клостридиоз перфрингенс попадает в организме в ЖКТ (желудочно-кишечный тракт) вместе с зараженной едой. Далее они следуют в тонкий кишечник, там размножаются, приводя к развитию воспалительного процесса. Через эпителиальный слой кишечника ребенка они попадают в близлежащие ткани и кровь. Так заболевание переходит в тяжелую септическую форму (но не во всех случаях).
Клостридии перфрингенс продуцируют экзоэнтеротоксины, имеющие цитолитические и некротические свойства, что и определяет основные симптомы, которые проявляются в ходе заболевания.
В кишечнике, многих органах и системах (даже в ЦНС) экзотоксины клостридии перфрингенс приводят к функциональным и структурным изменениям. Может развиться токсикоз и эксикоз. К диарее приводит местный воспалительный процесс в кишечнике ребенка.
Патоморфология клостридиоза перфрингенс. Во время болезни максимальные структурные изменения случаются в тонкой или толстой (реже) кишке. У умерших фиксируют отечность слизистой оболочки кишечника, ее гиперемированность, множественные кровоизлияния, стазы, в более редких случаях и некрозы.
Клостридиоз диффициле начинается лишь во время или по окончанию применения антибиотиков широкого спектра действия, в особенности цефамизина, ампициллина, линкомицина и клиндамицина. Это происходит по причине подавления антибиотиками естественной флоры кишечника, вследствие чего клостридии диффициле могут колонизировать кишечник, размножаясь там и образовывая токсины.
Некоторые антибиотики приводят к энтеротоксинообразованию у бактерий. Помимо этого, нормальная кишечная флора у детей и взрослых производит бета-лактамазу — фермент, разрушающий бета-лактамное кольцо бета-лактамов, чем инактивируется действие антибиотика в кишечнике.
Симптомы Клостридиозов у детей:
Инкубационный период клостридиоза перфрингенс составляет от 6 до 24 часов. Это довольно короткий срок. Болезнь имеет острое начало. Проявляются такие симптомы:
С самого начала клостридиоза перфрингенс стул становится жидкой консистенции, частота дефекации повышается. Стул энтеритный или энтероколитный. Болезнь протекает относительно легко, выздоровление наступает на 3-4 сутки после начала.
Кишечный клостридиоза перфрингенс протекает иногда в тяжелых формах – по типу некротического энтероколита или энтерита. Такой форме болезни подвержены ослабленные дети с длительными дисфункциями желудочно-кишечного тракта; дети, которые пролечили антибиотиками широкого спектра действия; дети с кишечным дисбактериозом. Болезнь начинается по типу острого гастроэнтерита. Появляются боли в животе, частая рвота с наличием крови, стул обильный водянистый или пенистый (дефекация от 15 до 20 раз за сутки). В стуле может наблюдаться примесь крови или слизи. От старших детей поступают жалобы на разбитость и общую слабость, головокружения, боли в животе (могут быть постоянными или схваткообразными). Далее начинается обезвоживание организма ребенка, «падает» артериальное давление. Фиксируют увеличение печени и селезенки, парез кишечника (резкое вздутие живота).
Если болезнь прогрессирует и не вылечена вовремя, может случиться летальный исход вследствие нарушения сердечно-сосудистой деятельности. У ослабленных детей и грудничков инфекция может генерализироваться, развивается сепсис.
Кишечный клостридиоз диффициле в большинстве случаев по симптомам аналогичен псевдомембранозному колиту, в более редких случаях – некротическому энтероколиту или диарейному синдрому. Заболевания псевдомембранозным колитом характерны для грудничков, новорожденных и дошкольников.
Псевдомембранозиый колит появляется, как правило, через неделю-10 дней после начала приема антибиотиков. Болезнь начинается остро – поднимается температура, появляются срыгивания или повторная рвота, боли в животе и диарея. Малыши отказываются от еды, родители могут заметить вздутие живота и снижение массы тела.
Кожа приобретает бледно-серый оттенок, на коже живота часто видна сеть застойных вен. Стул становится жидким, водянистым, наблюдаются примеси слизи и крови (не всегда). В некоторых случаях большая часть стула представляет собой густую белесоватую слизь и обрывки фибринозных наложений. Иногда стул гнойный, с кровянистыми примесями. Для некоторых случаев характерно кишечное кровотечение, что часто приводит к летальному исходу.
Болезнь протекает у новорожденных (в особенности – у недоношенных) тяжело. Наблюдают профузный понос, обезвоживание, расстройство периферического кровообращения или расстройство кровообращения по типу коллапса без диареи.
Если есть изъязвление пораженных участков слизистой оболочки кишечника, могут фиксировать перформацию кишечника и каловый перитонит. При этом состояние ребенка тяжелые, кожа окрашивается в серый оттенок, дыхание поверхностное, резко выражен парез кишечника, наблюдаются гиподинамия и гипорефлексия, заостренность черт лица больного ребенка. Не исключена отечность гениталий. Если лечение не начато вовремя, есть вероятность летального исхода.
Клостридии диффициле, помимо некротических энтероколитов, псевдомембранозных колитов и кишечного сепсиса могут приводить к более легким болезням ЖКТ, которые протекают схоже с энтеритами и энтероколитами, особенностей не имеют.
Диагностика Клостридиозов у детей:
Кишечный клостридиоз перфрингенс диагностируют при помощи эпидемиологических и клинико-лабораторных данных в сумме. Для заболевания характерны острое начало, быстро развитие клинических проявлений – диареи, рвоты, повышения температуры, интоксикации или нейротоксикоза и т. д. Симптомы ярче всего выражены на 1-2 день после начала заболевания. Так же быстро «сходят на нет», как и появляются.
Такие симптомы характерны не только для данного заболевания, потому проводят лабораторную диагностику. Используют экспресс-методы (РНГА и ИФА) для обнаружения в фекалиях больного ребенка энтеротоксина. У выделенных штаммов клостридий определяют энтеротоксигенность.
В крови у больных с кишечным клостридиозом перфрингенс наблюдают умеренный лейкоцитоз и палочко-ядерный сдвиг.
Для диагностики кишечного клостридиоза диффициле необходимы сведения анамнеза о терапии антибиотиками, а также инструментальные и клинические показатели. Проводится комплекс лабораторных исследований для обнаружения в фекалиях больного ребенка специфических токсинов (энтеро- и цитотоксина) и возбудителя.
Селективное выделение клостридии диффициле проводят с помощью циклосерин-цефокситин-фруктозного агара. В последнее время диагностику энтероклостридиоза диффициле проводят с помощью высокочувствительных методов ИФА и РЛА.
Доказать клостридиоз диффициле с помощью только обнаружения возбудителя и его токсинов в кале или другом биоматериале от больного нельзя. Потому что данные микроорганизмы и токсины могут быть и у здорового человека, в основном у недавно рожденных и детей до 6 месяцев.
Лечение Клостридиозов у детей:
Лечебные мероприятия при кишечном клостридиозе перфрингенс аналогичны таковым при других бактериальных диареях. Назначают этиотропную терапию, учитывая чувствительность обнаруженных штаммов клостридий к антибиотикам. Врачи рекомендуют использовать для лечения энтеральные формы антибиотиков, к примеру, азитромицин, амоксиклав, цефалоспорины 3-го поколения и т. д.
Комплексная терапия включает бактерийные препараты, такие как бификол или бифидумбактерин, а также другие препараты для нормализации биоценоза кишечника. Бактерийные препараты служат для прекращения колонизации кишечника клостридиями. При особо тяжелых формах заболевания, если установлен тип возбудителя, для лечения могут применять антитоксическую сыворотку в дозе 5000—10000 АЕ внутримышечно по методу Безредки или энтерально.
Под этиотропной терапией антибиотикоиндуцированного кишечного клостридиоза диффициле подразумевают введение парентеральных аминогликозидов, метронидазола, цефалоспоринов.
После окончания приема антибиотиков следует назначить ребенку прием бактерийных препаратов (к примеру, линекса, бифидумбактерина, лактобактерина и пр). Это поможет нормализовать биоценоз в кишечнике.
Лечат клостридий диффициле также ферментными препаратами, например, фесталом, креоном и т. д., витаминами (в особенности – группой В). Необходима симптоматическая и патогенетическая терапия. Если есть соответствующие показания, применяют инфузионную терапию, чтобы нормализовать баланс жидкости в организме ребенка, провести дезинтоксикацию и парентеральное питание. Применяют антигистаминные препараты, а при тяжелых формах кортикостероиды и специфические антитоксические сыворотки.
Профилактика Клостридиозов у детей:
Самые важные профилактические меры заключаются в:
— строгом соблюдении санитарно-гигиенических норм приготовления, хранения и сбыта пищевых продуктов;
— активном выявлении носителей клостридий среди работников пищеблоков и детских учреждений;
— своевременной изоляции и лечении зараженных клостридиями детей и взрослых;
— санитарно-просветительной работе среди населения о правильном уходе за детьми и их кормлении;
— кратновременном хранении продуктов и термической обработке.
Профилактические меры при кишечном клостридиозе диффициле должны быть направлены, прежде всего, на предупреждение антибиотикоиндуцированности как важнейшего фактора заболевания этим клостридиозом.
Не следует использовать как профилактическое или лечебное средство антибактериальные лекарства широкого спектра действия длительными курсами.
Чтобы избежать колонизации кишечника клостридиями, необходимо вовремя лечить кишечный дисбактериоз и проводить его профилактику. В стационарах, особенно в отделениях для новорожденных, следует обеспечивать необходимый санитарно-гигиенический режим, правильную дезинфекцию инструментария, посуды, белья и т. д.
Обработка предметов проводится с помощью хлориндиоксида или его аналогов, имеющих бактерицидные и спороцидные свойства, влияющие на клостридий.
К каким докторам следует обращаться если у Вас Клостридиозы у детей:
Клостридии. Всегда рядом, всегда начеку
Ботулизм, столбняк, газовая гангрена… Об этих заболеваниях наслышаны если не все, то очень многие люди. Но если от столбняка существуют вакцины, например АКДС (адсорбированная коклюшно-дифтерийно-столбнячная сыворотка), то от псевдомембранозного колита, некротического энтерита, ботулизма или газовой гангрены таких вакцин нет. А вызываются все эти заболевания бактериями рода Clostridium.
Одним из наиболее распространенных видов клостридий является Clostridium difficile. Ее высевают из почвы, воды (в том числе и морской). Благодаря возможности образовывать эндоспоры (покрываться оболочкой и переживать неблагоприятный период в состоянии своеобразной «спячки») этот вид может длительно, до двух месяцев, сохраняться во внешней среде. Более того, в состоянии эндоспоры клостридия диффициле выдерживает даже кипячение. Чувствительность к антибиотикам у Clostridium difficile от природы очень низкая, поэтому лечение посредством антибиотикотерапии зачастую терпит фиаско.
Clostridium difficile входит в нормофлору (является представителем нормального микробного состава) желудочно-кишечного тракта, обитая преимущественно в толстом кишечнике. Хотя отдельные его представители встречаются и во рту, и в тонком отделе кишечника, и во влагалище у женщин. Чаще всего Clostridium difficile обнаруживается в кишечнике новорожденных (около половины младенцев), а из детей старше 2 лет и взрослых каждый 10 является обладателем этой бактерии.
Clostridium difficile вызывает такие заболевания как псевдомембранозный колит и антибиотикоассоциированные диареи. Патогенные (болезнетворные) свойства этой клостридии обусловлены выделением токсинов А и В, а также белка, угнетающего перистальтику (сократительную функцию) кишечника.
Антибиотикодиссоциированные диареи (сокращенно – ААД) могут вызываться не только клостридией дифициле, а и множеством других микроорганизмов (сальмонеллами, кандидами, клостридией перфрингенс, золотистым стафилококком, клебсиеллой). Этот вид диарей является наиболее частой внутрибольничной инфекцией и связана такая тенденция с тем, что в больницах, во-первых, концентрируется большая масса больных и здоровых людей. А во-вторых, здесь используется множество антибиотиков и дезинфицирующих средств, которые способствуют образованию генераций (поколений) микроорганизмов, устойчивых к антибиотикам. Поэтому в мире ежегодно регистрируется около миллиона случаев ААД. Возникновение антибиотикоассоциированных диарей связано с тем, что антимикробные препараты подавляют как патогенную, так и нормальную микрофлору. Даже однократный прием антибиотиков широкого спектра действия может послужить причиной развития ААД.

Несмотря на это, дети младенческого возраста практически не болеют антибиотикоассоциированными диареями, вызываемыми клостридией диффициле. Связано это с тем, что дети получают с материнским молоком достаточно иммунных факторов, которые могут сдерживать размножение Clostridium difficile. Более того, в младенческом организме нет такого количества сопутствующей условно-патогенной микрофлоры, которая ослабляет иммунитет.
Антибиотикозависимые диареи могут иметь разную симптоматику и течение: от легкой диареи до тяжелейшего псевдомембранозного энтероколита (ПМК). Последний чаще всего вызывается именно клостридией диффициле.
В процессе течения заболевания отмечаются следующие симптомы:
При отсутствии лечения количество смертельных случаев составляет до 30 %.
Характерная особенность болезней, вызванных Clostridium difficile, является то, что около четверти случаев через время повторяются (рецидив заболевания). Причиной этого явления становятся споры клостридий, которые переживают период лечения, либо повторное заражение. Как правило, после лечения больные выздоравливают, или чувствуют себя значительно лучше, но спустя несколько дней (от 3 до 7) развивается рецидив.
Еще одна клостридия, которая может вызывать такие болезни желудочно-кишечного тракта, как пищевые токсикоинфекции и некротический энтерит, — Clostridium perfringens.
Некротический энтерит характеризуется формированием язв и эрозий и деструктивными (разрушающими) изменениями в слизистой оболочке. Первым симптомом заболевания является возникновение участков геморрагического некроза в начальных отделах тощей кишки. Эти участки имеют красный цвет. Наблюдается также сужение просвета кишечника в месте воспаления, за счет отечности стенки. Происходит тромбоз (закупорка) мелких кровеносных сосудов (артериол). У больного отмечаются озноб и лихорадка, рвота и кровавый пенистый понос.
Clostridium perfringens производит ферменты, расщепляющие белки (протеиназа), коллаген (коллагеназа), гиалуроновую кислоту (гиалуронидаза).

Профилактика заболеваний, причиной которых являются клостридии, в первую очередь заключается в соблюдении санитарно-гигиенических норм и правил: мытье и ошпаривание овощей и фруктов; длительная термическая обработка. Но немаловажным является также нормализация микрофлоры и укрепление иммунитета. Причем, как в процессе лечения, так и в процессе предупреждения этих болезней. Ограниченное и строго подконтрольное врачам применение антибиотиков, отказ от самолечения также очень важны для профилактики возникновения АДД и других болезней, связанных с клостридиями.
Чем лечить клостридии у грудничка
М.С. Савенкова (1), А.В. Буллих (2), И.Е. Колтунов (2), А.Е. Анджель (2)
1 Кафедра клинической функциональной диагностики ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Москва; 2 Морозовская ДГКБ ДЗ г. Москвы
За последние 10–15 лет внимание специалистов (педиатров, хирургов, гастроэнтерологов, неонатологов) как у нас в стране, так и за рубежом привлекала инфекция, обусловленная Clostridium difficile. Возбудитель C. difficile относится к спорообразующим анаэробным грамположительным бациллам, которые могут длительно существовать в виде спор в окружающей среде (в частности, в почве).
Источником инфекции служит прежде всего человек. В целом к роду Clostridia относятся заболевания с энтеральным путем передачи (ботулизм, клостридиальный гастроэнтерит, клостридиальный некротический энтерит) и травматическим (столбняк, анаэробная инфекция). Впервые I.C. Hall и E. O’Toole в 1935 г. описали и назвали возбудитель Bacillus difficilis [1, 2], выделив его от здорового новорожденного. Такое название бактерия получила в связи с трудностями ее выделения и культивирования [1].
Поначалу данный возбудитель был причислен к непатогенным. И лишь значительно позже, в 1978 г., бацилла была выделена из фекалий пациентов с превдомембранозным колитом (ПМК) после лечения клиндамицином, в связи с чем и была отнесена к патогенным возбудителям. С начала ХХI в. во многих странах отмечается нарастание распространенности клостридиальной инфекции. Этому обстоятельству способствуют широкое применение антибиотиков во всех странах мира, рост резистентной микрофлоры, длительное пребывание в стационаре и выхаживание глубоко недоношенных новорожденных, получающих антибактериальные препараты.
Основные пути передачи инфекции:
Факторы вирулетности C. difficile
К основным факторам вирулентности C. difficile относятся токсин А (TcdA) и токсин В (TcdB). Для проникновения в клетку токсины используют различные типы рецепторов. Рецепторы TcdB находятся в клетках-мишенях (энтероцитах) базолатерально, а для TcdA – на верхушечных апикальных участках [1]. Клиническая картина различается в зависимости от преобладания или наличия того или иного токсина.
TcdA – энтеротоксин, стимулируя гуанилатциклазу, повышает секрецию жидкости в просвет кишечника и способствует развитию диареи.
TcdB – обладает выраженным цитопатогенным действием на слизистую оболочку кишечника.
Оба токсина индуцируют апоптоз и некроз эпителиальных клеток. Нарушение барьера слизистой оболочки позволяет токсинам непосредственно воздействовать на различные клетки иммунной системы (макрофаги, тучные клетки), на нейроны, вызывая активацию провоспалительных цитокинов (интерлейкина-1 – ИЛ-1, ИЛ-8, ИЛ-1β, фактора некроза опухоли α). Токсины значительно изменяют защитные свойства слизи [1]. Помимо TcdA и TcdB, по данным литературы, в 1999 г. в странах Европы и Америки описано появление нового, гипервирулентного, штамма С. difficile, который получил название по способу его типирования NAPI/B1/027, тип NAP1 (Nort American pulsed-field gel electrophoresis type 1) и риботип 027 (ПЦР – полимеразная цепная реакция) [11]. Следует сказать, что не все штаммы C. difficile продуцируют токсин.
Значение C. difficile для стационара
К сожалению, C. difficile является причиной внутрибольничной инфекции (передаваясь через руки медицинского персонала и медицинские предметы). Описаны вспышки внутрибольничных заболеваний в отделении реанимации и интенсивной терапии (ОРИТ), а также в отделениях гематологии, онкологии, хирургии и др.
Клостридиальная инфекция может встречаться не только в стационаре, но и в амбулаторных условиях у тех детей, которые получали антибиотики широкого спектра действия, а также и у тех, антибиотики не получали вообще.
Место C. difficile среди всех микроорганизмов
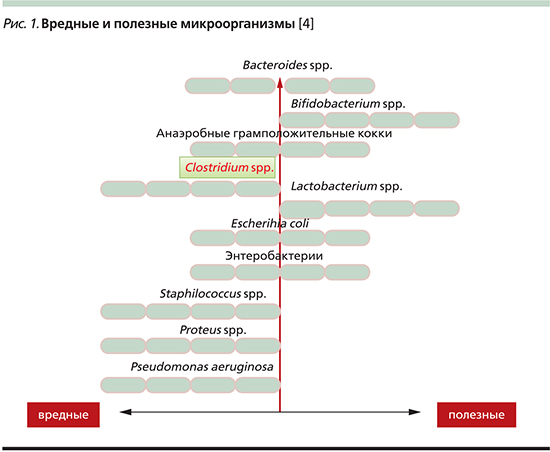
Известно, что некоторые микроорганизмы (как полезные, так и вредные) даже в организме здорового человека способны проникать в кровоток и оказывать влияние на здоровье и функцию не только кишечника, но и всего пищеварительного тракта и организма ребенка (рис. 1) [3].
К патогенным бактериям относятся Clostridium spp., Pseudomonas aeruginosa, Staphilococcus spp., Proteus spp. Другие могут быть как патогенными, так и полезными: Bacteroides spp., Escherichia coli и энтеробактерии. Часть бактерий проявляет исключительно полезные качества: Lactobacillus и Bifidobacterium.
Значение C. difficile для новорожденных и недоношенных детей
Известно, что в норме у детей, рожденных естественным путем, после рождения происходит колонизация Lactobacillus spp. и Bifidobacterium spp. Кишечник глубоко недоношенных детей особо чувствителен к патогенным бактериям и возникновению язвенного некротического энтероколита. Недоношенные дети с незрелой иммунной системой составляют группу риска по формированию в более старшем возрасте воспалительных заболеваний кишечника.
В исследованиях M. Kalliomaki и соавт. (2001) было установлено, что у младенцев первых 3 месяцев жизни, имеющих высокий риск развития атопии, при высоком содержании Clostridium spp. значительно уменьшается количество Bifidobacterium spp.
В возрасте 3 месяцев это различие нивелировалось [5].
Дети, рожденные путем кесарева сечения, имеют высокую концентрацию Clostridium spp., способствующую длительному сохранению грамотрицательной микрофлоры [6]. Особенное значение Clostridium spp. имеет в связи с риском возникновения антибиотик-ассоциированной диареи (ААД) и ПМК.
К контингентам риска по развитию тяжелых форм относятся дети раннего возраста с ослабленным иммунитетом, а также взрослые >65 лет, больные онкологическими, хроническими заболеваниями, а также пациенты с иммуносупрессивными состояниями. На сегодняшний день выделен ряд факторов риска развития клостридиальной инфекции, однако основными являются госпитализация в стационар и лечение антибиотиками. Кроме этих факторов на протяжении десятилетий были выделены еще и следующие: оперативные вмешательства на желудочно-кишечном тракте (ЖКТ), повторные очистительные клизмы, длительное использование назогастрального зонда [7–9].
К антибактериальным препаратам, способствующим развитию клостридиальной инфекции, относятся клиндамицин, цефалоспорины, аминопенициллины. В случае комбинированного применения антибактериальных препаратов риск развития C. difficile-инфекции значительно возрастает – до 58,9% [10].
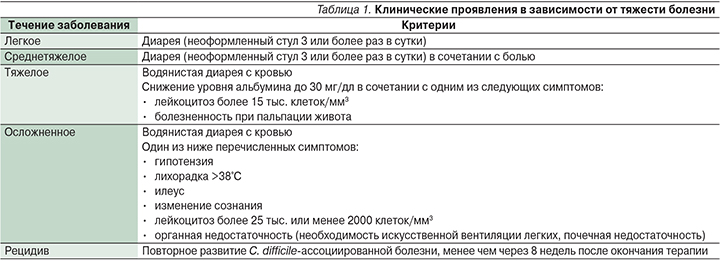
Клинические проявления зависят от формы заболевания – от легкой до тяжелой. Возможно также носительство C. difficile. Заболевание начинается с частого разжиженного стула – иногда с примесью крови, повышением температуры до 38–40°С, схватко-образными болями в животе. Основная клиническая симптоматика представлена в табл. 1 [1, 12–14].
При тяжелых формах заболевания (исследование проводилось у взрослых) с развитием ПМК клостридиальной этиологии описаны патоморфологические изменения, которые могут начинаться с дистальных отделов толстой кишки и далее распространяться в проксимальном направлении, вплоть до терминального отдела подвздошной кишки с увеличением глубины некроза слизистой оболочки кишки.
К гистологическим особенностям относятся тромбозы сосудов подслизистого слоя (69,7%), васкулиты (21,2%), флегмона толстой кишки (45,5%) [15]. Поражение слизистых оболочек характеризуется наличием псевдомембран неправильной формы, небольших размеров, состоящих из слизи, лейкоцитов и фибрина. У ряда больных определялись участки гиперсекреции слизи с кистозной дилатацией крипт [15].
Диагностика C. difficile
Прежде всего следует отметить, что материалом для исследования токсинов C. difficile являются фекалии пациентов с диареей. На сегодняшний день существует ряд методов диагностики клостридиальной инфекции (ИФА – иммуноферментный анализ, ПЦР, исследование глутаматдегидрогеназы C. difficile). Для определения TcdA и TcdB используется иммунохроматографический экспресс-тест. Однако пока других методов диагностики и «золотого» стандарта для выявления данного возбудителя нет.
По данным Морозовской ДГКБ, за последние 5 лет у 37,3% детей из 539 обследованных на C. difficile результаты были положительными. У обследованных больных TcdB регистрировался у большинства (88,1%), в то время как TcdA – лишь у 11,9%. Большинство обследованных больных были из гастроэнтерологического, хирургического, отделения реанимации в возрасте от 1 до 17 лет. Из других отделений – единичные анализы.
Для объективной оценки диагностики C. difficile-инфекции был проведен анализ результатов у 53 детей (23 девочки и 30 мальчиков), обследованных за 2015 г. У большинства обследованных больных (22 [42%]) имела место болезнь Гиршпрунга (в возрасте от 5 месяцев до 11 лет). А также были выявлены функциональные нарушения ЖКТ у 7 (13%); язвенный колит – у 9%, постинфекционный энтероколит – у 9%, хронические заболевания кишечника и ЖКТ – у 8%, болезнь Крона – у 5,7%, гастроэнтерит на фоне пищевой аллергии – у 3,8% и другие – у 9,5%.
Большинство (79,2%) детей обращались амбулаторно или госпитализировались с октября по март (включительно).
Оперативное вмешательство было выполнено 12 детям с болезнью Гиршпрунга и болезнью Крона. Следовательно, в случае подготовки к операции целесообразно всем детям с данной патологией проводить обследование и лечение C. difficile до оперативного вмешательства.
Из неблагоприятных факторов развития С. difficile на основании проведенного исследования следует выделить следующие:
Следовательно, при наличии выше выделенных факторов целесообразно проводить исследование на клостридиальную инфекцию.
Лечение C. difficile
При выявлении C. difficile следует отменить антибиотик, вызвавший заболевание. В том случае, если антибиотик отменить невозможно, следует произвести его замену другой группой (например, макролидами) [16]. К ципрофлоксацину C. difficile резистентны.
Не рекомендуется применять спазмолитики из-за опасности развития тяжелого осложнения – токсического мегаколона. Также не применяют средства, уменьшающие моторику кишечника, – лоперамид.
Доказана связь между лечением антисекреторными препаратами (ингибиторами протонной помпы – ИПП) и развитием ААД C. difficile. Food and Drug Administration 8 февраля 2012 г. представило сообщение, в котором предупреждает пациентов и врачей об увеличении риска развития C. difficile при использовании ИПП.
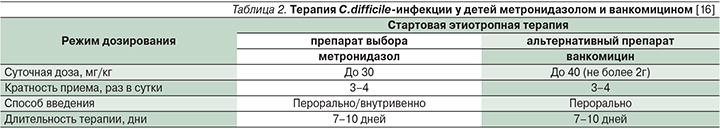
Антибиотики. Выбор препаратов и способ введения (пероральный, внутривенный) для лечения C. difficile зависит от тяжести заболевания. На протяжении двух последних десятилетий используются в основном два антибиотика – метронидазол и ванкомицин. Достоверной разницы между использованием метронидазола и ванкомицина выявлено не было. При тяжелых формах заболевания препараты либо комбинируются, либо вводятся внутривенно (табл. 2).
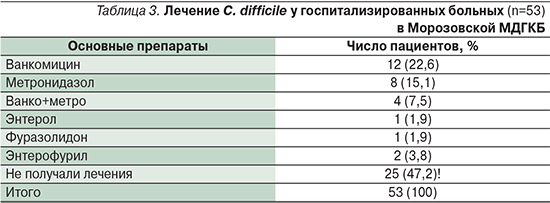
Как показали собственные данные лечения детей в Морозовской ДГКБ (табл. 3), к наиболее часто применяющимся препаратам при клостридиальной инфекции относятся метронидазол и ванкомицин.
Это обстоятельство, очевидно, связано с устоявшейся врачебной практикой, а также с тем, что лечение проводилось в основном у детей в стационаре.
Однако следует учитывать, что практически треть детей обследуются амбулаторно в условиях консультативной поликлиники и течение заболевания в этом случае бывает более легким. Обращает на себя внимание тот факт, что 47,2% детей вообще не получили лечения по поводу клостридиальной инфекции. Отсутствие лечения и контроля за этой инфекцией может приводить прежде всего к рецидивирующему течению, осложнениям в постоперационном периоде, распространению внутрибольничной инфекции.
К неблагоприятным эффектам, связанным с ванкомицином, относятся тошнота, рвота, ПМК, агранулоцитоз. При приеме метронидазола – тошнота, периферическая невропатия. Не следует назначать метронидазол при последующих рецидивах данной инфекции в связи с риском развития нейротоксического эффекта [17]. Следует учитывать, однако, и следующее обстоятельство: данные препараты в последние годы стали активно и широко применяться в отношении новорожденных и недоношенных детей, в отделениях реанимации, хирургических и т.д., в ситуациях, связанных с тяжестью состояния больного, септическим состоянием, а не только с клостридиальной инфекцией. В связи с этим нельзя не учитывать рост резистентности к данным препаратам, который будет только увеличиваться. В связи с этим идет поиск и других препаратов и методов лечения.
В частности, в ряде стран появился новый препарат группы макролидов – фидаксомицин. Применяется при легких и среднетяжелых формах клостридиальной инфекции в форме таблеток, уменьшая число рецидивов. Стоимость высокая. В России фидаксомицин не зарегистрирован.
Рифаксимин активен в отношении к C. difficile и может рассматриваться как дополнение к ванкомицину [9]. На сегодняшний день ведутся дискуссии относительно применения данного препарата.
Нитрофуроксазид – противомикробное средство широкого спектра действия, производное нитрофурана. Проявляет активность в отношении грамположительных микроорганизмов, в т.ч. C. difficile, а также грамотрицательных энтеробактерий. Восстанавливает эубиоз кишечника, препятствует развитию бактериальной инфекции, не всасывается и выводится через ЖКТ. Препарат стоит рассматривать (как в стационаре, так и в амбулаторной практике) как один из перспективных в отношении лечения диарей различного генеза у детей и взрослых, в т.ч. обусловленных C. difficile.
Важно, что препарат можно назначать детям начиная с первого месяца жизни в связи с отсутствием токсичности и резистентности.
Пробиотики. Пробиотики назначаются как в стационаре, так и амбулаторно. Энтерол показан при легких формах как альтернативное лечение антибиотиками либо одновременно с антибиотиками. Среди всех пробиотических препаратов Saccharomyces boulardii оказывает антимикробное действие, обусловленное антагонистическим эффектом в отношении патогенных и условно-патогенных микроорганизмов (C. difficile, Candida albicans, Candida kruesei, Candida pseudotropicalis, Klebsiella pneumoniae, Pseudomonas aeruginosa, Salmonella typhimurium, Yersinia enterocolitica, Echerichia coli, Shigella dysenteriae, Staphilococcus aureus и др.).
Saccharomyces boulardii обладает естественной устойчивостью к антибиотикам, проходит через пищеварительный тракт в неизмененном виде без колонизации, полностью выводится из организма в течение 2–5 дней после прекращения приема. Показанием к применению являются также дисбактериоз, синдром раздраженного кишечника, ААД, диарея путешественников, вызванная C difficile. Рекомендуемая продолжительность лечения, согласно инструкции, составляет 1 месяц. В рекомендациях 2013 г. по лечению и профилактике C. difficile-инфекции доза Энтерола увеличена до 250 мг дважды в сутки в течение 10–14 дней [14].
Другие пробиотики, содержащие в своем составе Bifibacterium bifidum, Bifidobacterium longum, Bifidobacterium infantis, Lactobacterium ramnosus, можно назначать для предупреждения развития рецидивов после лечения метронидазолом и ванкомицином сроком на 3 месяца [1, 18].
Другие методы лечения
При тяжелых формах заболевания описан опыт внутривенного введения иммуноглобулинов (при лечении ПМК).
Рассматриваются перспективные методы: введение моноклональных антител к токсинам C. difficile и использование фекального трансплантанта от здорового донора при ПМК и ААД.
На сегодняшний день речь идет об использовании экоантибиотиков разных групп (аминопенициллины, макролиды, фторхинолоны), содержащих в своем составе пребиотиотическую дозу высокоочищенной лактулозы ангидро (АВВА РУС). Кристаллы лактулозы подвергаются сушке, измельчению по специальной методике – ангидро, затем их включают в состав антибиотиков (300 мг). Проведенные ранее исследования относительно пребиотика лактулозы показали, что она не оказывает влияния на осмотическое давление в кишечнике, не влияет на моторику кишечника, компенсирует негативное воздействие антибиотика на микробиоценоз организма. Лактулоза гидролизуется в толстой кишке, главным образом лакто- и бифидобактериями, что приводит к увеличению их содержания. Отмечен рост ферментативной активности бифидобактерий в случае применения экоактибиотиков [19].
В исследовании, проведенном с участием здоровых добровольцев, было отмечено, что при приеме лактулозы плотность бифидобактерий увеличивается в 1,5 раза, в то время как плотность популяций клостридий одновременно снижается в 3 раза [20].
Диоктаэдрический смектит нейтрализует активность токсинов, может применяться одновременно с антибиотиками по 1–2 пакетика 3 раза в сутки на протяжении 7 дней.
При тяжелых, осложненных формах показанием к оперативному вмешательству (колэктомии) служат следующие состояния [1, 14,]:
Показателем тяжести служит уровень лактата сыворотки крови (более 5 ммоль/л). Кроме этого показателя целесообразно определять уровень фекального кальпротектина как маркера воспаления толстой кишки при разных вариантах течения C. difficile [21].
Профилактика
Комплекс мероприятий достаточно прост и прежде всего включает соблюдение правил личной гигиены: мытье рук с мылом и антисептиками, соблюдение санитарно-гигиенических правил медицинского учреждения. К более масштабным по объему мероприятиям относится сокращение назначения антибактериальных препаратов, сроков пребывания в стационаре.
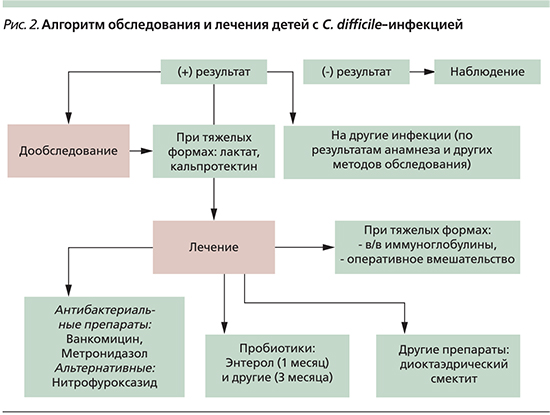
По результатам проведенного исследования, а также принимая во внимание данные литературы, нами был составлен алгоритм обследования и лечения детей с C. difficile-инфекцией (рис. 2).
Таким образом, обследование на C. difficile показано детям, рожденным от матерей с отягощенным анамнезом, путем кесарева сечения, перенесших внутриутробную инфекцию, имеющих дисбактериоз, перенесших оперативные вмешательства, длительно пребывающих в стационаре (ОРИТ, хирургические отделения, гастроэнтерологические и др.) или переведенных из других стационаров, получавших различные антибактериальные средства. Для лечения детей с данной инфекцией необходимо комплексное лечение (антибактериальные препараты+пробиотики). Назначение других препаратов зависит от тяжести состояния. Следует также проводить динамическое катамнестическое обследование.
Литература
1. Ивашкин В.Т., Шифрин О.С., Тертычный А.С., Полуэктова Е.А., Ляпина Т.Л., Ляшенко О.С., Ивашкин К.В. Clostridium difficile-ассоциированная болезнь. Росс. журн. гастроэнтерол., гепатол., колопроктол. 2015;6.
2. Hall I.C., O’Toole E. Intestinal flora in newborn infants: with a description of a new pathogenic anaerobe, Bacillus difficilis. Am. J. Dis. Child. 1935;49:390–402.
3. Нью Д. Гастроэнтерология и питание. Проблемы и противоречия в неонатологии. М., 2014. 490 с.
4. Bourlioux P., Koletzko B., Guarner F., Braesco V. The intestine and its microflora are partners for the protection of the host: report on the Danone Symposium «The Intelligent Intestine», held in Paris, june 14, 2002. Am. J. Clin. Nutr. 2003;78(4):675–83.
5. Kalliomaki M., Kirjavainen P., Eerola E., Kero P., Salminen S., Isolauri E. Distinct patterns of neonatal gut microflora in infants in whom atopy was and was not developing. J. All. Clin. Immunol. 107(1):2001;129–34.
6. Gronlund M.M., Lehtonen O.P., Eerola E., Kero P. Fecal microflora in healthy infants born by different metods of delivery: permanent changes in intestinal flora after cesarean delivery. J. Pediatr. Gasrtoenterol. Nutr. 28(1):1999;19–25.
7. Малов В.А., Бондаренко В.М., Пак С.Г. Роль Clostridium difficile в патологии человека. Журн. микробиол. 1996;1:91–6.
8. Коровина Н.А., Захарова И.Н. Clostridium difficile-инфекция у детей. РМЖ. 2004;5:373.
9. Щербакова А.В., Аджигайтканова С.К., Потешкина Н.Г. Clostridium difficile-ассоциированный колит: обзор рекомендаций. Лечебное дело. 2014;3:20–4.
10. Юнес Б. Роль Clostridium difficile в формировании антибиотик-ассоциированной диареи у детей. Дисс. канд. мед. наук. М.. 2013.
11. McDonald L.C., Killgore G.E., Thompson A., Owens R.C. Jr, Kazakova S.V., Sambol S.P., Johnson S., Gerding D.N. An epidemic, toxin gene-variant strain of Clostridium difficile. N. Engel. J. Med. 2005;353(23):2433–41.
12. Корнеева О.Н., Ивашкин В.Т. Анти-биотикассоциированный колит: патоморфология, клиника, лечение. Росс. журн. гастроэнтерол., гепатол., колопроктол. 2007;17(3):65–70.
13. Рациональная фармакотерапия заболеваний органов пищеварения / Под ред. В.Т. Ивашкина. М., 2011. С. 522–26.
14. Surawicz C.M., Brandt L.J., Biniton D.G., Ananthakrishnan A.N., Curry S.R., Peter G.H., McFarland L.V., Mellow M., Zukerbaun B.S. Guidelines for diagnosis treatment, and prevention of Clostridium difficile infections. Am. J. Gastroenterol. advance online publication, 2013;doi: 10. 1038/ ajg.2013.4.
15. Белинская Е.И., Свистунов В.А., Цинзерлинг В.А. Псевдомембранозный колит по материалам аутопсии крупного многопрофильного стационара. Журн. инфектол. 2014;6(2):17–25.
16. Захарова И.Н., Бережная И.В., Зайденварг Г.Е., Плац-Колдобенко А.Н., Дараган А.Ю. Что нового в диагностике и лечении антибиотикоассоциированных диарей у детей? Consilium medicum. Педиатрия. 2016;2:52–9.
17. Cohen S.H., Gerding D.N., Johnson S., Kelly C.P., Loo V.G., McDonald L.C., Pepin J., Wilcox M.H. Society for Healthcare Epidemiology of America; Infectious Diseases Society of America. Clinical practice guidelines for Clostridium difficile infection in adults: 2010 update by the society for Healthcare Epidemiology of America (SHEA) and the Infectious Diseases Society of America (IDSA). Infect. Control Hosp. Epidemiol. 2010;3(5):431–55.
18. Hempel S., Newberry S.J., Maher A.R., Wang Z., Miles J.N., Shanman R., Johnsen B., Shekelle P.G. Probiotics for the prevention and treatment of antibiotic-associated diarrhea: a systematic review and meta-analysis. JAMA. 2012;307:1959–69.
19. Яснов У.К., Коноплев О.И., Науменко Н.Н., Антушева И.А. Антибиотики с повышенным профилем безопасности для кишечной микрофлоры: новые перспективы антибиотикотерпии острых бактерериальных синуситов. Росс. оториноларингол. 2010;3(46):181–94.
20. Bouchnic Y., Lactulose ingestion increases fecal bifidobacterial counts. A randomized double blind study in healthy humans. Eur. J. Nutr. 2004;58:462–66.
21. Мазанкова Л.Н., Горбунов С.Г., Юнес Б. Фекальный кальпротектин как маркер воспаления толстой кишки при разных вариантах течения C. difficile-инфекции у детей. Детские инфекции. 2013;12(2):12–6.
Об авторах / Для корреспонденции
М.С. Савенкова – д.м.н., проф. кафедры клинической функциональной диагностики ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Москва; тел. 8 (499) 236-13-20