Чем лечить паронихия на ноге
а) Дифференциальная диагностика паронихии:
• Слизистая киста представлена безболезненной припухлостью латеральное и проксимальнее ногтевой пластинки и может вызывать изменение морфологии ногтя.
• Гломусная опухоль проявляется постоянной сильной болью, элевацией и голубовато-синеватым оттенком ногтевой пластинки, и «размытой» лунулой.
• Проксимальный онихомикоз поражает ногтевую пластинку, но не ногтевой валик.
• Паронихию следует дифференцировать от панариция, являющегося инфекцией мягких тканей пальца, которая характеризуется сильной болью, отеком и эритемой подушечки пальца.
• Если при хронической паронихии традиционная терапия неэффективна, следует исключить доброкачевственные и злокачественные опухоли, которые на ранних стадиях нередко проявляются покраснением и отеком.
б) Лечение паронихии:
1. Принципы лечения острой паронихии:
— Невыраженные случаи острой паронихии без формирования абсцесса можно лечить теплыми примочками по 20 минут 3-5 раз в день.
— При тяжелых или резистентных случаях дополнительно можно назначить пероральные антистафилококковые препараты (диклоксациллин в дозе 500 мг три раза в день, цефалексин в дозе 500 мг два или три раза в день в течение 7-10 дней, эритромицин в дозе 333-500 мг три раза в день или азитромицин в дозе 500 мг в первый день, затем в последующие дни по 250 мг в день в течение четырех дней). Дети, сосущие пальцы и пациенты, грызущие ногти, должны получать препараты против анаэробной инфекции. Клиндамицин и амоксициллина-клавуланат калия эффективны против большинства возбудителей инфекций, которые находятся в полости рта.
— При наличии абсцесса или флюктуации необходимо дренирование, которое проводится под местной анестезией.
Пораженный ногтевой валик надрезается лезвием скальпеля параллельно краю ногтевой пластинки, после чего гнойная полость опорожняется. На место разреза четыре раза в день накладываются теплые примочки до полного удаления гноя. Защитить ногтевую пластинку между примочками поможет адгезивный бандаж. Антибиотикотерапия обычно не назначается, за исключением случаев сопутствующего целлюлита.
2. Принципы лечения хронической паронихии:
— Долгосрочная терапия первичной хронической паронихии в первую очередь направлена на устранение провоцирующих факторов, таких как продолжительный контакт с водой, травма ногтя и сосание пальцев. Успешной является комбинированная терапия местными стероидами и противогрибковыми препаратами. Пероральная противогрибковая терапия обычно не требуется.
г) Список использованной литературы:
1. Hochman LG. Paronychia: More than just an abscess, Int J Dermatol. 1995;34:385-386.
2. Tosti.A, Piraccini, BM, Ghetti, E, Colombo, MD.Topical steroids versus systemic antifungals in the treatment of chronic paronychia: An open, randomized double-blind and double dummy study. J Am Acad Dermatol. 2002; 47:73.
3. Tosti A, Piraccini BM, D’Antuono A, Marzaduri S, Bettoli V. Paronychia associated with antiretroviral therapy. Br J Dermatol. 1999; 140(6):1165-1168.
4. Canales FL, Newmeyer WI. 3d, Kilgore ES. The treatment of felons and paronychias. Hand Clin. 1989;5:515-523.
5. Brook 1. Aerobic and anaerobic microbiology of paronychia. Ann EmergMed. 1990;19:994-996.
6. Keyset JJ, Littler JW, Eaton RG. Surgical treatment of infections and lesions of the perionychium. Hand Clin. 1990;6(1): 137—153.
7. Zuber T, Mayeaux EJ, Jr. Atlas of Primary Care Procedures. Philadelphia: Lippincott,Williams, & Wilkins, 2003:233-238.
Редактор: Искандер Милевски. Дата обновления публикации: 8.4.2021
Паронихия
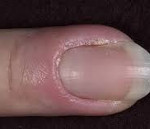
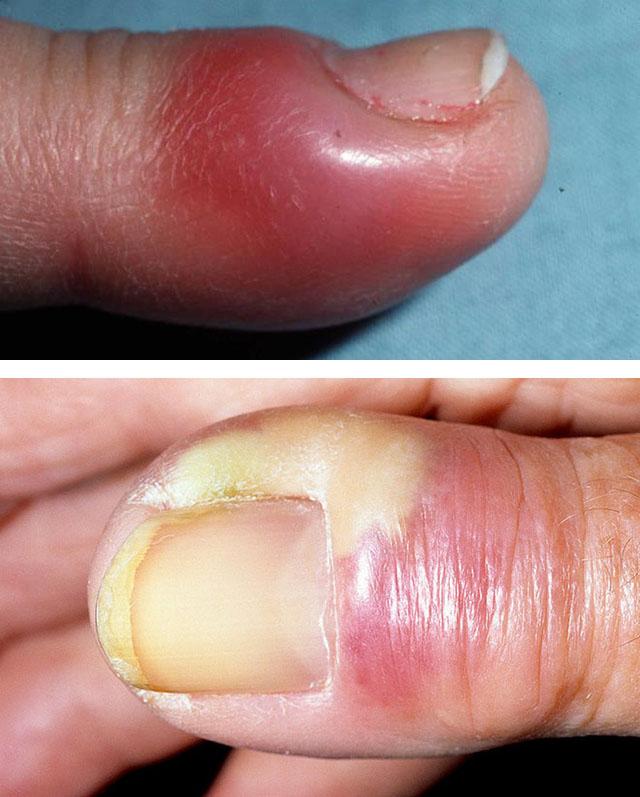
Паронихия – дерматологическое заболевание с воспалением околоногтевого валика, обусловленным травмой, воздействием химических веществ или высокой температуры с последующим занесением инфекции. Симптомами этого состояния являются покраснение, отек и болезненность в области валика, возможно с развитием нагноения и абсцесса. При длительно протекающих хронических воспалительных процессах возможно изменение формы и структуры ногтя. Диагностика паронихия обычно не вызывает затруднений и производится на основании результатов осмотра специалистом, в некоторых случаях используются дополнительные методы исследования для уточнения причины развития патологии. Лечение паронихия осуществляется традиционными противовоспалительными, антибактериальными и другими средствами в зависимости от этиологии заболевания.
Общие сведения
Паронихия или воспаление околоногтевого валика (околоногтевой панариций) – воспалительное поражение (обычно острое, реже встречаются хронические формы) тканей кожи, окружающих ростовую зону ногтей. Это очень распространенное заболевание, практически каждый человек как минимум раз в жизни переносил какую-либо форму такого воспаления. У лиц, которые в силу профессиональных обязанностей контактируют с промышленной или бытовой химией и некоторыми другими средствами, паронихия может рассматриваться как профессиональная патология. Нередко воспаление приобретает гнойный характер с формированием абсцесса ногтевого валика, при этом может произойти потеря ногтя или переход инфекционного процесса на глубоко расположенные ткани с развитием тендинита и даже гнойным расплавлением фаланги. Своевременное лечение паронихии имеет большое значение для предотвращения осложнений этого воспалительного заболевания.
Причины паронихии
Современные дерматологи относят паронихию к полиэтиологическим заболеваниям с множеством форм и разновидностей клинического течения. Наиболее распространенная форма этого состояния обусловлена проникновением в ткани околоногтевого валика инфекционных агентов: золотистого стафилококка, стрептококка, грибков и ряда других. Предрасполагающими факторами для инфицирования и последующего развития паронихии являются травмы, частые механические воздействия, высокие температуры и контакт с некоторыми химическими веществами. После попадания инфекционного агента в ткани он начинает размножаться, запуская иммунные механизмы противодействия, которые проявляются в виде простого или гнойного воспаления.
Так развивается воспалительный процесс практически в 90% случаев острого паронихия. При этом очаг воспаления околоногтевого валика большей частью располагается со стороны ладонной поверхности пальца, но из-за особенностей анатомического строения этой анатомической структуры и сложной лимфоциркуляции в данной области основные проявления локализуются на тыльной стороне. Поражение подлежащих тканей может стать причиной широкого распространения инфекционного процесса на глубоко расположенные ткани пальца и даже кисти.
Развитие воспаления или абсцесса способно вызвать не только инфицирование – подобные проявления иногда сопровождают другие дерматологические заболевания. В частности, выделяют паронихию, обусловленную экземой, псориазом и некоторыми формами сифилиса. Как правило, в этих случаях воспаление носит не острый, а хронический характер, ему сопутствуют выраженные изменения структуры и формы ногтя. Причины развития паронихии при экземе или псориазе досконально не изучены, как, собственно, и этиология этих состояний в целом. Еще одной формой воспаления ногтевого валика без инфицирования являются профессиональные типы паронихии, возникающие при работе на производствах, контакте с бытовой химией и другими веществами. Воспалительные проявления в подобных случаях обусловлены прямым повреждающим воздействием некоторых соединений на ткани околоногтевого валика.
Классификация и симптомы паронихии
Существует множество клинических форм паронихии. Причина их различий заключается в полиэтиологичности заболевания, отражающейся на течении патологии. Кроме того, различия в значительной степени определяют тактику лечения паронихии, принципы терапии могут значительно различаться в зависимости от этиологии воспаления ногтевого валика. Современная клиническая классификация паронихии, применяемая в дерматологии, включает в себя следующие разновидности патологии:
Диагностика паронихии
Определить наличие воспаления ногтевого валика достаточно легко при осмотре пальцев больного. Практически всегда обнаруживаются отек и покраснение, при пальпации выявляется болезненность. Пиококковая форма заболевания характеризуется резко отекшим валиком, который может приобретать желтый оттенок из-за скопления гноя. Более точно установить форму паронихии помогают дополнительные методы диагностики. Для постановки диагноза производят сбор анамнеза, назначают микробиологические исследования, в некоторых случаях используют общий дерматологический осмотр (для выявления экземы или псориаза) и серологические анализы (для определения сифилиса).
При расспросе и выяснении анамнеза больного паронихией можно обнаружить профессиональные формы этого заболевания – патология часто поражает пекарей, сотрудников прачечных и работников химических предприятий. Выявление в анамнезе пациента сопутствующих патологий (экземы, псориаза, сифилиса) указывает на их роль в развитии паронихии, особенно при характерной клинической картине соответствующего заболевания. При наличии гнойных или серозных выделений производят микробиологическое исследование (микроскопию, посев на селективные питательные среды) для более точной идентификации возбудителя.
Лечение и прогноз паронихии
Лечение паронихии во многом определяется причинами, спровоцировавшими это заболевание. При патологии, обусловленной инфицированием ногтевого валика, применяют местные антисептические средства и ихтиоловую мазь. При гнойном характере воспаления и развитии абсцесса осуществляют хирургическое вскрытие и дренирование, назначают антибиотикотерапию. При признаках кандидамикотической паронихии используют местные формы противогрибковых препаратов (например, клотримазол). Если воспаление ногтевого валика вызвано воздействием какого-то химического соединения, больному рекомендуют ограничить контакт с агрессивным веществом или носить защитные перчатки. При паронихии вследствие экземы, псориаза или сифилиса помимо общей терапии основного заболевания применяют кортикостероидные мази и ультрафиолетовое облучение пораженных участков.
В подавляющем большинстве случаев прогноз паронихии благоприятный – при правильно проведенных терапевтических мероприятиях заболевание полностью излечивается и не угрожает жизни и здоровью больного. При хронических формах, обусловленных профессиональными факторами или другими патологиями, возможны эстетические проблемы из-за изменения формы и структуры или даже потери ногтей. Для профилактики этого состояния необходимо придерживаться правил личной гигиены, использовать антисептики при травмах кожи пальцев, применять перчатки и другие средства защиты при работе с агрессивными соединениями.
Паронихия
Это подкожный панариций возле ногтя.
Панариций – воспалительный процесс с нагноением, развивающийся на пальцах.
Паронихия пальца является одной из наиболее частых форм панариция.
Заболевание относится к поверхностным воспалительным процессам.
Чаще всего развивается паронихия на руках.
Паронихий пальца ноги тоже встречается, но значительно реже.
Причины паронихия
Причиной паронихия пальца на руке или ноге чаще всего является его повреждение с занесением инфекции.
Самые частые возбудители:
У женщин заболевание встречается в 5 раз чаще, чем у мужчин.
Среди мужчин риск самый высокий у рабочих, которые часто контактируют с горюче-смазочными материалами и занимаются физическим трудом.
Гораздо чаще поражаются воспалительным процессом верхние конечности, чем нижние.
На руках чаще воспаляются ногтевые валики функционально активных 1, 2 и 3 пальцев.
4 и 5 пальцы (мизинец и безымянный) поражаются очень редко.
Иногда развивается паронихия на ноге.
Большой палец – самая частая локализация воспалительного процесса.
Обычно нагноение происходит вследствие травматизации ногтевого валика.
Иногда оно становится следствием плохой циркуляции крови, например, при сахарном диабете или хроническом переохлаждении.
Симптомы паронихия
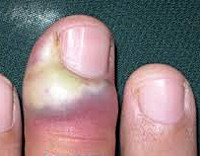
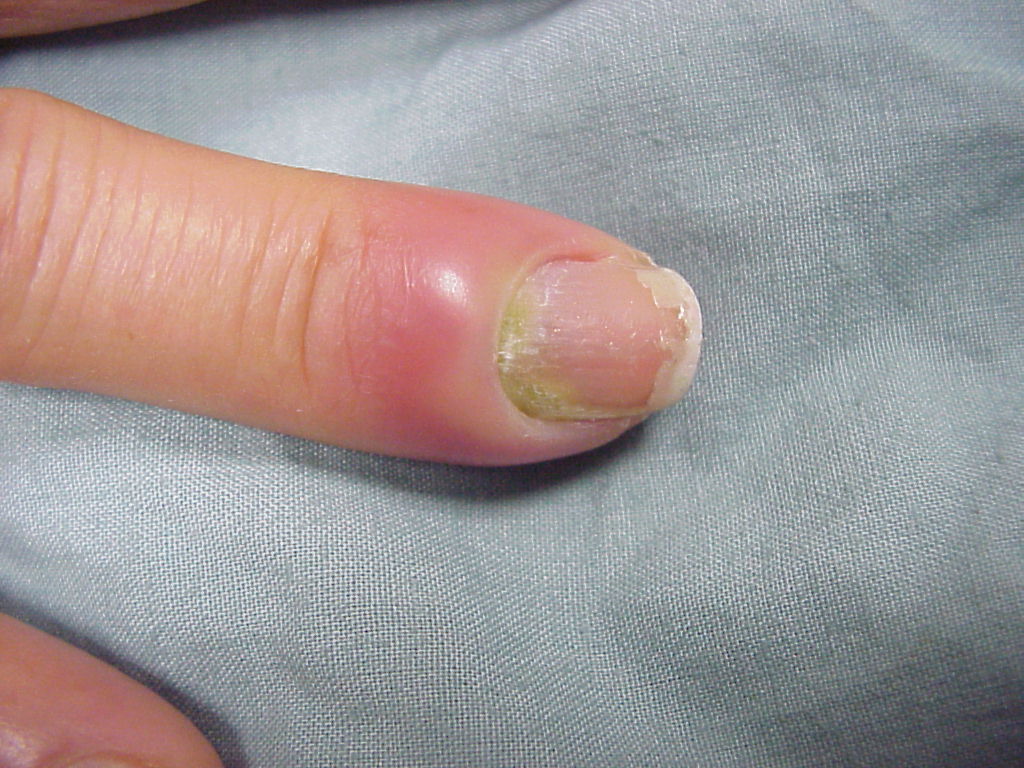
Паронихии кистей или стоп характеризуются гнойным поражением ногтевого валика.
Заболевание протекает в две фазы.
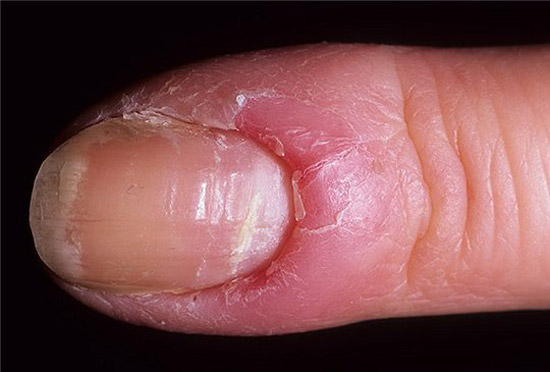
Острый паронихий начинается с болевого синдрома, покраснения и отечности кожи в области поражения.
Это фаза воспалительной инфильтрации.
По-другому её называют сухой паронихий.
Через несколько дней наблюдается либо рассасывание инфильтрата, либо переход заболевания в стадию гнойного расплавления.
Ногтевой валик приподнимается.
Под ним наблюдается гной.
Болевые ощущения в этой фазе усиливаются.
Часто боль носит пульсирующий характер.
Она может быть настолько интенсивной, что лишает человека сна.
Формы паронихия
Есть разные виды данного заболевания.
По этиологическому фактору это может быть кандидозная паронихия или бактериальная.
По распространенности очага воспаления – поверхностная или глубокая.
По локализации – паронихия стопы или кисти.
По одной из клинических классификаций выделяются:
Грибковая паронихия
При грибковой паронихии:
Кандида может вызывать хронический паронихий.
Он характеризуется рецидивирующим течением.
Риск повторных воспалительных процессов увеличивается в случае иммунодефицитных состояний или заболеваний, связанных с нарушением микроциркуляции.
Диагностика заболевания не составляет труда.
Она проводится по одним только клиническим симптомам.
Выяснение вида микроорганизма, спровоцировавшего патологический процесс, обычно не имеет смысла.
Лечение одинаковое, вне зависимости от того, кто вызывал воспаление: кишечная палочка или золотистый стафилококк.
В общем анализе крови врач наблюдает признаки воспаления:
Для оценки выраженности и распространенности патологического процесса может использоваться рентген.
Гнойная паронихия
При пиогенной паронихии наблюдается:
Температура тела зависит от стадии воспаления.
На стадии инфильтрации она обычно не превышает 37,5 градусов.
Во время гнойно-некротического воспаления может достигать 39 градусов и выше.
Консервативное лечение паронихия
Если врачом диагностирована паронихия, лечение в домашних условиях предполагает использование таких методов:
При своевременном проведении терапевтических мероприятий наблюдается обычно один из двух исходов:
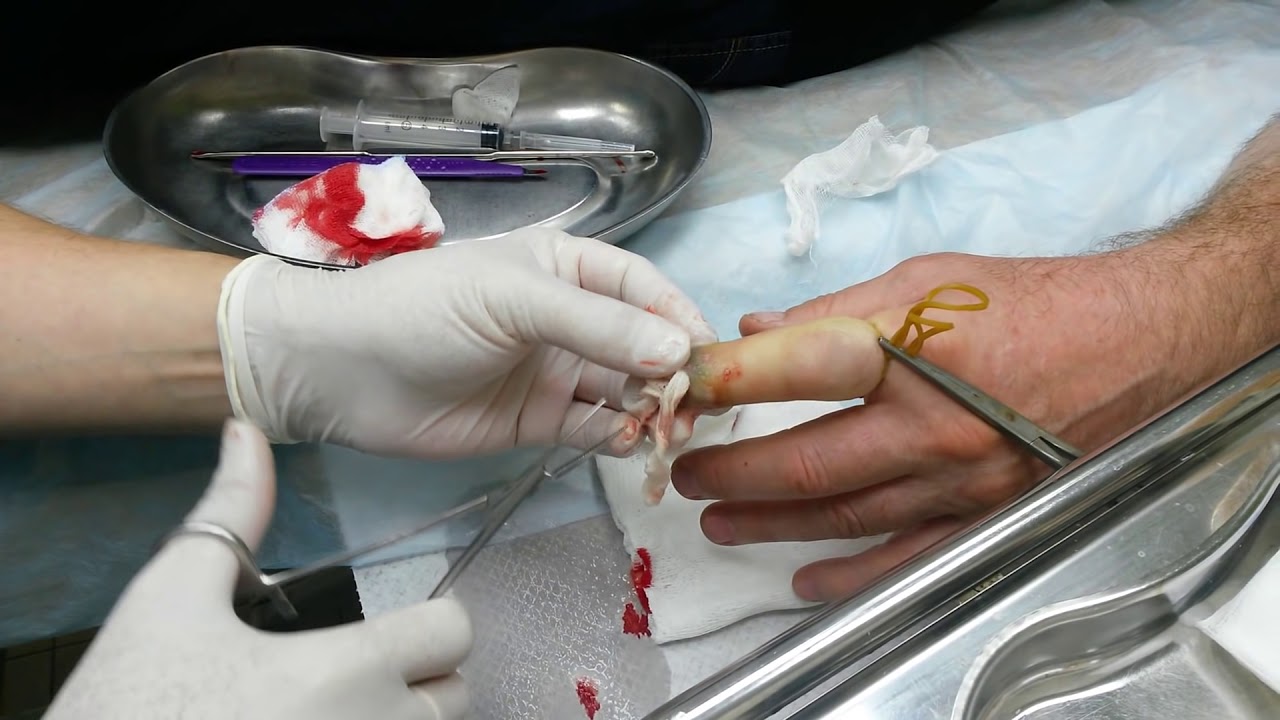
В случае перехода заболевания во вторую фазу требуется вскрытие паронихия.
Оно проводится в амбулаторных условиях.
Врач подрезает и отслаивает кожу у ногтевой пластины, а затем удаляет гной.
Глубокая паронихия: как лечить?
Если результата лечения нет, паронихия на ноге или руке становится глубокой.
В таком случае для лечения требуется хирургическое вмешательство.
Операция проводится под проводниковой анестезией.
Ногтевой валик рассекается.
Некротизированные (отмершие) ткани удаляются.
Затем накладывается повязка.
Используются мази для профилактики рецидива и быстрого заживления паронихия: левомеколь, цинковая мазь и другие, по усмотрению врача.
Обычно заживление после хирургического лечения паронихия ногтей проходит в течение 1 недели.
В послеоперационном периоде повязка не меняется.
Палец должен оставаться обездвиженным.
Лечение паронихия антибиотиками может проводиться на всех стадиях патологического процесса.
Врач может назначить антибактериальные препараты в разных формах при лечении паронихия:
Даже на начальной стадии заболевания врач иногда применяет антибиотики, если есть факторы риска распространения воспалительного процесса (например, сахарный диабет).
Антибиотики при паронихии применяются с целью:
Самостоятельное применение антибиотиков крайне нежелательно.
Эти препараты небезопасны.
Несоблюдение правильного курса и дозировок сделает лечение безрезультатным и спровоцирует формирование у бактерий лекарственной устойчивости.
При гнойном паронихии обычно применяются препараты широкого спектра действия.
При кандидозной форме заболевания используются противогрибковые мази.
Если ногтевой валик – не единственная локализация кандидомикоза в организме, могут быть использованы антимикотики для приема внутрь.
Последствия паронихия
Если у больного развился паронихий пальца, лечение должно быть своевременным и адекватным.
Около 90% всех случаев панариция – это поверхностные формы заболевания.
Но они могут переходить в глубокие.
Они гораздо тяжелее поддаются лечению и могут стать причиной потери пальца.
В группе риска – больные сахарным диабетом.
В случае развития паронихия обращайтесь в нашу клинику.
Чем раньше мы начнем терапию, тем больше шансов вылечить болезнь без операции.
При подозрении на паронихий обращайтесь к автору этой статьи – дерматологу, микологу в Москве с 15 летним опытом работы.
Лечение ХРОНИЧЕСКОЙ ПАРОНИХИИ – Рекомендации Британской ассоциации дерматологов (перевод и адаптация проф. Святенко)

Какова цель этой статьи?
Эта статья была написана, чтобы помочь Вам больше узнать о хронической паронихии. Она расскажет Вам, что это такое, что ее вызывает, что можно сделать по этому поводу, и где Вы можете узнать больше об этом.
Что такое хроническая паронихия?
Паронихия – распространенная инфекция околоногтевого валика на руках или на ногах. Существует два типа: «острая паронихия» развивается быстро и длится в течение короткого периода времени; и «хроническая паронихия» развивается медленно, длится несколько недель и часто рецидивирует. Хронической паронихией не заражаются от кого-то другого.
Что вызывает хроническую паронихию?
Острая паронихия часто вызвана бактериями золотистого стафилококка, хотя может быть вызвана микробами, такими как кандиды (дрожжи) или вирус герпеса (герпес).
Острая паронихия обычно начинается после незначительной травмы ногтей, например, от обкусывания ногтей, заусеницы или маникюра. Уязвленный участок красный, теплый, ранимый и опухший. Через некоторое время может быть замечен гной, который может образоваться вокруг ногтевой пластины и приподнять ноготь.
Хроническая паронихия вызвана совокупностью дрожжей (кандиды, простого герпеса и бактерий золотистого стафилококка). Зачастую это встречается у людей, постоянно контактирующих с водой, моющими средствами или химическими веществами, имеющими плохое кровообращение (холодные руки и ноги) или диабет.
Женщины подвергаются хронической паронихии чаще, чем мужчины.
Является ли хроническая паронихия наследственной?
Каковы симптомы хронической паронихии?
*Эти симптомы могут оставаться в течение многих месяцев после того, как паронихия очистилась, когда ноготь медленно вырастает.
Как диагностируется хроническая паронихия?
Покрасневшие опухшие основания ногтей при хронической паронихии придают им характерный вид, и Ваш врач сможет установить диагноз без лабораторных исследований. Ее не следует путать с другой грибковой инфекцией, которая вызывает беловатое утолщение основания и ногтя, утолщение ногтей и обесцвечивание. Другие состояния, такие как псориаз и красный плоский лишай, могут также влиять на ногти и вызывать ребристость и обесцвечивание.
Ваш врач может проверить мочу на сахар, чтобы убедиться, что Вы не страдаете диабетом, а также взять мазок из пораженного ногтя, чтобы провести исследование в лаборатории, в котором чаще всего будет расти совокупность бактерий и дрожжей, а не один их вид.
Острая и хроническая паронихия в значительной степени отличаются друг от друга скоростью начала и продолжительности инфекции.
Можно ли вылечить хроническую паронихию?
Да, но помните, что она как начинается медленно, также медленно и очищается.
Как можно лечить хронические паронихии?
Самостоятельный уход
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
Чем лечить паронихия на ноге
Сам процесс протекает на ладонях, но из-за толщины кожи жидкость проникает через лимфатические отверстия к участкам, окружающим ногтевую пластину. Часто паронихия провоцирует возникновения околоногтевого панацирия – острого гнойного воспаления тканей пальца.
Характер течения этого заболевания может быть:
Причины возникновения заболевания
Руки и ногти – зона повышенного риска травматизма. Кожа, окружающая ногтевую пластинку, довольно тонкая, поэтому повредить ее легко. Воспалительный процесс, развивающийся в тканях, – результат травмирования. Женщины страдают паронихией гораздо чаще мужчин, и основная причина этого – маникюр, сделанный инструментами, не подвергшимися стерилизации. В мягкие ткани проникают такие возбудители инфекции как стафилококки, стрептококки, грибки.
Факторы, способные привести к воспалению:
Классификация паронихии и основные симптомы
Характерные формы
Диагностика
По поводу этого инфекционного заболевания следует обращаться к подологам, хирургам либо травматологам. Если же пациент страдает экземой или псориазом, дополнительно нужно проконсультироваться у дерматолога. В некоторых случаях требуется помощь инфекциониста или миколога.
Врач собирает анамнез, проводит первичный осмотр, пальпацию, уточняет симптомы.
Симптомы
Обычно признаки паронихии выражены достаточно ярко, что позволяет поставить диагноз быстро и точно. Они выражаются в следующем:
Врач устанавливает наличие заболевания и определяет причину патологии: она может быть связана с профессиональной деятельностью либо с воздействием патогенных микроорганизмов. Во втором случае назначается микробиологическое исследование, чтобы определить, каким именно возбудителем спровоцировано заболевание.
Для подтверждения процесса воспаления пациент сдает общий анализ крови и мочи.
По виду возбудителя паронихия подразделяется на:
«Лидерами» являются бактериальная и грибковая формы паронихии.
Способы лечения
Начальная стадия заболевания поддается консервативному излечению. Если возникли небольшое покраснение и слабый отек, можно обойтись домашними методами. Если же заметен гнойный процесс, потребуется неотложная помощь специалиста – подолога, хирурга, дерматолога. При любом воспалении, сопровождающимся скоплением гноя, необходимо хирургическое вмешательство.
В процессе лечения нужно помнить о следующих правилах:
Лечение гнойной формы
При наличии абсцесса гнойник вскрывается хирургическим путем. Если этого не сделать, состояние пациента неизбежно ухудшится. Такую операцию проводят под местной анестезией или без нее. В первом случае на коже делаются небольшие надрезы, во втором – проколы иглой. Сразу после вскрытия гнойника накладывается повязка с мазью, боль прекращается, пациент чувствует облегчение. Мази обязательно должны быть эффективны против золотистого стафилококка. Почти всегда устанавливается дренаж, ускоряющий отделение гноя. В более серьезных случаях, когда абсцесс перекинулся на ногтевое ложе или имеет место врастание ногтя, может потребоваться частичное удаление ногтя. Также назначаются пероральные антибиотики, особенно при недостатке иммунитета.
Если причиной возникновения парохинии стал грибок, применяют антигрибковые препараты, например, клотримазол. Иногда врач назначает антимикотические лекарства для внутреннего применения – например, флуконазол.
Парохиния, развившаяся на фоне экземы, псориаза или сифилиса, требует специфических методов лечения. Обычные лечебные меры дополняются физиотерапевтическими процедурами (кортикостероиды, облучение ультрафиолетом).
После проведения операции и установки дренажа пациент через некоторое время должен прийти на повторный прием для оценки состояния. Обычно при адекватном уходе и соблюдении всех врачебных рекомендаций паронихия излечивается полностью и не имеет рецидивов. Пациенту рекомендуется принимать комплексы поливитаминов для укрепления защитных резервов организма.
Лечение паронихии домашними методами
Заниматься самостоятельным лечением можно лишь при условии отсутствия гнойного воспаления. Ни в коем случае нельзя лечить в домашних условиях детей!
Если абсцесса точно нет, то помогут ванночки с антисептиками (хлоргексидином, повидон-йодом), которые делаются несколько раз в день по 15 минут.
Антисептическими свойствами обладают и травы – календула, ромашка. Отвары из них также можно применять в виде ванночек.
Хороший эффект дает использование для ванночек раствора морской соли, а также соды, марганцовки.
Перечисленные растворы можно применять и для компрессов.
Предупреждение паронихии
Если заражение все-таки произошло, паронихия начала развиваться, не теряя времени обратитесь за врачебной помощью. Это позволит вылечить заболевание безболезненно, в сжатые сроки и без риска осложнений.