АЛТ и АСТ повышены в крови: причины у женщин и мужчин, что значит и о чем говорит
Анализ на определение уровня АЛТ и АСТ назначают для диагностики различных заболеваний. Повышение значений наблюдается при нарушении функций печени, миокарда, некрозе, травматическом шоке.
АЛТ и АСТ — что это?
АЛТ (АлАТ) — аланинаминотрансфераза, фермент, который участвует в транспортировке аминокислоты алатин. Содержится во всех клетках, в больших количествах — в сердечной и других мышцах, в печени, почках и поджелудочной железе.
АСТ — фермент, необходимый для транспортировки аминокислоты аспартат. Содержится в клетках печени, почек, миокарде и скелетных мускулах.
Оба вида белка проникают в кровь только при некрозе и разрушении клеток. Поэтому эти ферменты часто называют маркерами повреждений.
Нормальные показатели ферментов (в Ед/л):
У взрослых людей допускается отклонение показателей в течении суток на 10-30%. Для мониторинга анализ проводят с минимальны интервалом 48 часов. У детей показатели приближаются к взрослым значениям после 12 лет.
Причины увеличения уровня АЛТ и АСТ
Увеличение уровня АЛТ свидетельствует о наличии воспалительных процессов, очагов некроза в организме.
Повышение показателей ферментов происходит при:
Показатели могут измениться при приеме нестероидных противовоспалительных средств, оральных контрацептивов, медикаментов на основе никотиновой кислоты, после сильных нервных потрясений. Изменения наблюдаются при длительном стрессе, злоупотреблении жирной и жареной пищей, алкогольными напитками.
На раннем сроке беременности уровень ферментов часто снижается. Преимущественно это связано с дефицитом витамина B6. Обычно показатели нормализуются во II, III триместре. Но если значения на поздних сроках значительно выше нормы, это может свидетельствовать о гестозе. Резкое снижение ферментов происходит при термальной стадии цирроза, острых поражениях печени, общем истощении.
АЛТ, АСТ после коронавирусной инфекции
Коронавирус, попадая в кровь, негативно влияет на работу всего организма, разрушает ткани и клетки различных органов. Печени приходится работать в усиленном режиме, чтобы нейтрализовать токсины. Это приводит к увеличению АЛТ, АСТ.
При коронавирусе показатели ферментов более 40 Ед/л. Это связано с тем, что вирус активно разрушает клетки печени, почек, миокарда, мышц. Другая причина — длительный или бесконтрольный прием антибиотиков.
Для выявления показателей ферментов назначают биохимический анализ крови. Направление может выписать кардиолог, гастроэнтеролог, эндокринолог, нефролог, гинеколог или ортопед. Этот анализ относится к методам первичной диагностики, на основании результатов точный диагноз не ставят. Дополнительно назначают тесты на вирусные гепатиты и гормоны щитовидной железы, УЗИ органов брюшной полости, ЭКГ и другие исследования сердца, биопсию печени.
Чтобы избежать погрешностей, необходимо правильно подготовиться к сдаче биоматериала:
Для выявления патологий значение имеет соотношение ферментов. Этот показатель называют коэффициентом доктора де Ритиса (DRr). Для подсчета количество АСТ делят на АЛТ. Для мужчин и женщин этот коэффициент одинаков. В норме составляет 1, 3, допустимые отклонения, если другие показатели в норме, 0,9-1,7.
При вирусном гепатите DRr меньше 1, при дистрофических процессах в печени — больше или равен 1. Если соотношение ферментов больше 2, уровень альбумина ниже 35 г/мл — это признак некроза печени. Показатели более 2 — признак инфаркта миокарда, алкогольного цирроза. Коэффициент де Ритса высчитывают только если уровень содержания ферментов в крови в несколько раз выше нормы.
Анализ крови на АЛТ, АСТ позволяет выявить вирусные гепатиты минимум за 2 недели до появления характерных симптомов болезни.
Клинические проявления при высоких показателях АЛТ, АСТ
Признаки высокого содержания ферментов в крови зависят от заболевания, которое стало причиной повышения показателей.
Но можно выявить несколько общих симптомов:
Как снизить показатели?
Чтобы снизить уровень АЛТ, АСТ, требуется комплексный подход, который включает медикаментозную терапию и диету.
Правильное питание — один из основных этапов успешного выздоровления. Основа рациона — нежирные сорта мяса и рыбы, крупы, овощи и фрукты. Нужно полностью отказаться от курения и алкоголя, вредной и тяжелой пищи. Питание дробное — принимать пищу 5-6 раз в день небольшими порциями, ужинать не позднее двух часов до сна. Показаны умеренные физически нагрузки, соблюдение питьевого режима.
Отклонение показателей АЛТ и АСТ от нормы не является заболеванием, но свидетельствует о наличии серьезных проблем со здоровьем. Чаще всего значения возрастают при болезнях печени, сердца, травмах, дистрофических и воспалительных процессах в организме.
ПРИНЦИПЫ ЛЕЧЕНИЯ нарушений липидного обмена
Необходимость коррекции нарушений липидного обмена в настоящее время не вызывает сомнений.
Необходимость коррекции нарушений липидного обмена в настоящее время не вызывает сомнений. Многочисленными исследованиями, проведенными до начала 90-х годов, доказана возможность снижения уровня холестерина (ХС), триглицеридов (ТГ) и нормализации показателей липидного обмена на фоне гипохолестеринемической терапии.
Но всегда ли выраженное снижение общего холестерина (ОХ) и холестерина липопротеидов низкой плотности (ХС-ЛПНП) способствует улучшению жизненного прогноза?
В исследовании CARE было показано, что снижение ХС-ЛПНП ниже уровня 3,2 ммоль/л не влекло за собой дальнейшего снижения уровня смертности. В то же время, согласно исследованию POST-CABGT, куда включались больные после операции аортокоронарного шунтирования (АКШ), при снижении холестерина ЛПНП до уровня менее 2,6 ммоль/л (по сравнению с больными с уровнем 3,4-3,5 ммоль/л) необходимость в повторных операциях АКШ сокращается на 29%. Аналогичные результаты были получены в ходе исследования CARS, куда включались больные с ИБС, относительно нормальным уровнем ОХ (от 4,1 до 5,6 ммоль/л) и средним уровнем ХС-ЛПНП (3,17 ммоль/л). В настоящее время целью гипохолестеринемической терапии при вторичной профилактике ИБС европейские кардиологи считают достижение уровня холестерина ЛПНП менее 3,0 ммоль/л, а американские — менее 2,6 ммоль/л.
Показана эффективность как медикаментозных, так и немедикаментозных методов коррекции уровня дислипидемий. При этом любую коррекцию следует начинать с устранения факторов риска, способствующих прогрессированию атеросклероза, таких как курение, гиподинамия, а также с нормализации индекса массы тела.
В случаях возникновения дислипидемии на фоне таких заболеваний, как гипотиреоз, нефротический синдром и др., необходимо прежде всего начать лечение основного заболевания.
 |
| Рисунок. Нормализация уровня липопротеидов в крови позволяет уменьшить потребность в хирургическом лечении |
Одним из основных методов немедикаментозного лечения является соблюдение диеты с ограничением употребления жиров животного происхождения и легкоусваиваемых углеводов, ограничение калорийности питания. В ходе исследования Veterans Administrations больным была предписана диета с увеличенным содержанием полиненасыщенных жирных кислот и уменьшенным содержанием животных жиров (по сравнению с пациентами, соблюдавшими стандартную североамериканскую диету). Диетотерапия на протяжении восьми лет привела к снижению уровня ОХ на 12,7% и уменьшению частоты развития инфарктов миокарда (ИМ) на 20%. При этом не было отмечено снижения общей смертности в какой-либо из групп больных. В исследовании Finnish Mental Hospital Study за шестилетний период наблюдения у 450 больных обоего пола в возрасте 34—64 лет на фоне диеты с низким содержанием холестерина отмечено снижение его уровня в крови на 15%. При этом достижение среднего уровня ОХ в 5,8 ммоль/л не вызывало достоверного снижения общей смертности или смертности от сердечно-сосудистых заболеваний. В исследовании DART, включавшем более 2000 больных, средний возраст которых был 56,5 лет, соблюдение диеты на протяжении двух лет повлекло за собой недостоверное снижение уровня общей смертности и смертности от ИБС. Однако ишемические события (нефатальные ИМ) встречались даже чаще в группе больных, соблюдавших диету. Наиболее крупное исследование Minnesota Coronary Survey, включавшее около 5000 пациентов обоего пола и любого возраста со средним исходным уровнем ОХ 5,3 ммоль/л, выявило, что соблюдение только гипохолестериновой диеты привело к снижению уровня ОХ на 14,5% за 4,5 года по сравнению с контрольной группой, придерживавшейся стандартной диеты. Это исследование также не показало уменьшения развития сердечно-сосудистых заболеваний и снижения общей смертности.
На наш взгляд, лечение больных с гиперхолестеринемией и гипертриглицеридемией необходимо во всех случаях начинать с устранения факторов риска и назначения гипохолестеринемической диеты. При этом, если диета эффективна, то рассматривать ее в качестве монотерапии можно только в том случае, если больной действительно в состоянии соблюдать диету в течение всей оставшейся жизни. Однако больным с ИБС в период обострения заболевания и при наличии выраженной гиперхолестеринемии показано, наряду с соблюдением диеты, одновременное назначение гипохолестеринемических препаратов в адекватных дозах. Нормализация уровня показателей липидного обмена только на фоне диеты у таких больных не представляется возможной, а несвоевременное начало лечения может привести к развитию неблагоприятных осложнений.
При отсутствии «острой» ситуации неэффективность немедикаментозной терапии в течение трех месяцев является показанием к подключению медикаментозной терапии. Следует отметить, что применение гиполипидемических препаратов, к какому бы классу они ни относились, ни в коем случае не означает отказа от соблюдения диеты. Наоборот, любая гипохолестеринемическая терапия будет эффективна при условии соблюдения диеты.
В настоящее время используются пять основных классов лекарственных средств, применяемых с учетом механизма их действия, эффективности и наличия побочных эффектов, а также противопоказаний при том или ином типе дислипидемии.
I Статины.
II Никотиновая кислота и ее производные.
III Фибраты.
IV Секвестранты желчных кислот.
V Антиоксиданты.
На сегодняшний день влияние на общую смертность, смертность от сердечно-сосудистых заболеваний и риск развития сердечно-сосудистых осложнений доказано только для препаратов из группы статинов. Действие этих препаратов основано на ингибировании фермента 3-гидрокси-3-метилглутарил-коэнзим-А (ГМГ-ко-А)-редуктазы. Благодаря торможению биосинтеза холестерина в печени и кишечнике статины уменьшают внутриклеточные запасы холестерина. Это вызывает образование повышенного количества рецепторов к ЛПНП и ускоряет удаление их из плазмы.
Другие механизмы действия статинов на эндотелий сосудов, агрегацию тромбоцитов окончательно не изучены.
Эффект статинов преимущественно направлен на снижение уровня холестерина ЛПНП и общего холестерина. В работах последних лет показано, что применение высоких доз статинов может заметно снижать уровень триглицеридов, и конкурировать с эффектом фибратов.
На сегодняшний день в России зарегистрированы следующие препараты из группы статинов:
По данным W. C. Roberts (1997), доза симвастатина в 10 мг приблизительно эквивалентна 20 мг ловастатина или правастатина и 40 мг флювастатина. Согласно его исследованиям, двукратное повышение дозы статинов по отношению к начальной дозе приводит к дополнительному снижению ОХ приблизительно на 5% и ХС-ЛПНП на 7%. При этом повышение уровня холестерина липопротеидов высокой плотности (ХС-ЛПВП) не зависит от увеличения дозы препарата.
Препараты из группы статинов используются для первичной и вторичной профилактики ИБС. Под вторичной профилактикой понимают применение препаратов у больных с доказанной ИБС.
Нам представляется, что наибольшая эффективность при назначении статинов должна определяться не только по уровню исходных показателей липидного обмена, но и по сочетанию суммарного риска развития сердечно-сосудистых осложнений и клиническому течению заболевания. Так, у больных с острым коронарным синдромом клинический эффект применения статинов может быть более выраженным, чем у больных со стабильной стенокардией, а тактика должна быть более агрессивной. Однако эти выводы основаны на нашем практическом опыте, они не получили пока подтверждения в ходе многоцентровых рандомизированных исследований.
Статины, так же как аспирин и β-блокаторы, относятся к средствам, влияющим на прогноз заболевания у больных с ИБС.
Эффективность применения статинов доказана также в ходе исследований, посвященных первичной профилактике.
Исследования 4S, CARE, LIPID, WOSCOPS, AFCAPS/TEXCAPS и другие демонстрируют действенность терапии статинами для вторичной и первичной профилактики ИБС. При этом влияние статинов на «конечные точки» при вторичной профилактике более выражено и экономически более оправданно. Поэтому применение статинов у больных с диагностированной ИБС в сочетании с дислипидемиями может быть рекомендовано всем больным. Эффективность терапии статинами выше в группе больных с более выраженными нарушениями липидного обмена. Развитие «коронарных событий» у ряда больных ИБС на фоне нормальных значений показателей липидного обмена указывает на многофакторность генеза этих осложнений и подчеркивает значение не только уровня дислипидемии, но и совокупности ряда факторов, важнейшими из которых являются клинические проявления обострения заболевания.
Одной из возможных причин эффективности гипохолестеринемических препаратов в профилактике ИБС является продемонстрированная в ряде работ их способность к замедлению прогрессирования и даже возможность регресса атеросклеротического процесса. Эти эффекты изучались путем измерения диаметра сосудов с помощью артериографии или внутрисосудистого ультразвукового исследования.
В исследовании MAAS у больных с ИБС лечение симвастатином в дозе 20 мг в течение четырех лет позволило выявить статистически достоверное уменьшение развития новых стенозов коронарных артерий и регресс уже имевшихся коронарных стенозов; просвет сосудов увеличивался от 0,06 до 0,17 мм при наличии исходного стеноза более 50%.
Замедление прогрессирования или регресс атеросклероза достигаются благодаря интенсивной и агрессивной гипохолестеринемической терапии при значительном снижении уровня ХС-ЛПНП. Наибольшей гипохолестеринемической активностью в одинаковой дозировке обладают симвастатин и аторвастатин. В исследовании SMAC применение аторвастатина и симвастатина в дозе 10-20 мг в сутки позволило почти у 50% больных с ИБС и исходным уровнем ХС-ЛПНП от 4,2 до 7,8 ммоль/л достичь целевого уровня на фоне 52 недель лечения. При этом эффект аторвастатина наступал несколько быстрее, и через 16 недель лечения он был достигнут у 46% больных по сравнению с 27% на фоне лечения симвастатином. К концу года эта разница нивелировалась, составив 50% при лечении аторвастатином и 48% на фоне лечения симвастатином, и была статистически недостоверной. Это исследование показало выраженную гипохолестеринемическую эффективность обоих статинов и примерно одинаковый эффект через год лечения тем и другим препаратами. При этом в большинстве европейских стран стоимость симвастатина была несколько ниже, чем аторвастатина. В данном исследовании не наблюдалось каких-либо серьезных побочных эффектов, потребовавших отмены препаратов.
Другим важным гиполипидемическим средством, используемым для нормализации липидного обмена, является никотиновая кислота и ее производные (ниацин). По мнению В. Парсона, преимущество этой группы препаратов в том, что «они все делают так, как надо». Наряду со снижением уровня ОХ и ХС-ЛПНП препараты этой группы снижают уровень триглицеридов и успешнее, чем любые другие гиполипидемические средства, увеличивают уровень ХС-ЛПВП. Эти препараты обладают и рядом других преимуществ. Например, они снижают уровень липопротеина «а», которому придается большое значение в качестве важного самостоятельного фактора риска развития таких осложнений, как инфаркт и инсульт. Препараты никотиновой кислоты и ее производные уменьшают уровень ЛПНП, воздействуя преимущественно на мелкие, наиболее атерогенные их частицы. Эти лекарственные средства увеличивают уровень ХС-ЛПВП за счет фракции ЛПВП2, которая является наиболее активной в плане удаления липидов из бляшек, и тем самым препятствуют прогрессированию атеросклероза.
В ряде работ показана возможность уменьшения сердечно-сосудистых осложнений и общей смертности при применении ниацина.
В программе сердечно-сосудистых препаратов (США) сравнивался ряд лекарственных средств, изменяющих уровень холестерина. Исследование проводилось у мужчин 30—65 лет, имевших в анамнезе хотя бы один сердечный приступ. Изучалось влияние эстрогенов, тироксина, клофибрата и ниацина. Каждая группа состояла приблизительно из 1100 больных, а группа плацебо была в два раза больше. Предполагаемая продолжительность исследования составляла 5 лет, но для первых двух средств оно было досрочно прекращено в связи с развитием большого количества инфарктов и других осложнений. Клофибрат не оказывал благоприятного воздействия на уровень смертности и количество сердечно-сосудистых осложнений. Таким образом, никотиновая кислота была единственным средством, при применении которого удалось уменьшить число нефатальных инфарктов примерно на 27%, инсультов — на 24%, количество госпитализаций по поводу сердечно-сосудистых осложнений — на 12% и необходимость в хирургическом лечении на сердце и сосудах — на 46%.
Тенденция к снижению смертности, отмечавшаяся за 5 лет наблюдения на фоне приема ниацина, оказалась статистически недостоверной.
Важным преимуществом этой группы лекарственных средств является относительно низкая их стоимость по сравнению с другими гиполипидемическими препаратами. В настоящее время чаще всего применяются медленно высвобождающиеся формы никотиновой кислоты. Они обеспечивают более длительное и постепенное высвобождение активного соединения и обусловливают значительное снижение побочных эффектов. К этим препаратам относятся:
Эффективность этих препаратов также несколько различается. По данным Figge с соавт. (1988), биодоступность препаратов ниацина пролонгированного действия, имеющих восковую матрицу, почти в два раза выше, чем с дозированным высвобождением. Поэтому эффективность эндурацина в дозе 1500 мг в сутки в отношении ХС-ЛПНП, ХС-ЛПВП, по данным Д. Кинана, была даже несколько большей, чем при приеме 3000 мг ниацина с пролонгированным высвобождением.
Крупномасштабные исследования по сравнению характеристик эффективности, дозировки, побочных эффектов различных пролонгированных форм никотиновой кислоты до настоящего времени отсутствуют.
Максимальная суточная доза препаратов никотиновой кислоты не должна превышать 6 г, а для эндурацина — 3 г. Увеличение дозы не привело к улучшению результатов, а количество побочных эффектов при этом может увеличиваться. Общая особенность всех препаратов никотиновой кислоты — это необходимость постепенного повышения дозы под контролем уровня показателей липидного обмена даже при хорошей их переносимости. Чаще всего лечение начинается с дозы 500 мг в сутки в течение недели, затем 500 мг два раза в день в течение еще 1-3 недель, а затем происходит корректирование дозы в зависимости от показателей липидного обмена. Для уменьшения побочных реакций препараты применяют во время еды, ограничивают употребление горячих напитков, а также при появлении первых признаков гиперемии добавляют небольшие дозы аспирина (100—325 мг), что помогает уменьшить эти проявления в первые 3-4 дня до последующего полного их исчезновения.
Наиболее часто встречающиеся побочные эффекты при приеме ниацина — это чувство жара в виде «приливов» и кожный зуд, а также чувство гиперестезии и парестезии; запоры, диарея, головокружение, сердцебиение, нарушение аккомодации, сухость кожных покровов или нарушение ее пигментации. Все эти побочные эффекты составляют от 2 до 7%
(Д. Кинан) и достоверно не отличаются от побочных эффектов в группе плацебо. Обычно для контроля за нежелательными осложнениями со стороны печени каждые четыре недели проводятся биохимические исследования. Появление тошноты, рвоты или других недомоганий требует временной отмены препарата и дополнительного исследования печеночных проб. При этом незначительное повышение уровня АСТ, АЛТ, ЛДГ, ГГТП при лечения ниацином допускается. Кроме печеночных проб, при лечении препаратами никотиновой кислоты должны регулярно контролироваться уровень сахара, мочевой кислоты.
Использование других групп лекарственных препаратов, таких как фибраты, ионообменные смолы (секвестранты желчных кислот) и антиоксиданты, также позволяет в целом ряде случаев улучшить нарушенные показатели липидного обмена. Однако до настоящего времени не получены данные об их влиянии на общую смертность, смертность от сердечно-сосудистых заболеваний, развитие сердечно-сосудистых осложнений, необходимость в хирургических методах лечения, частоту госпитализаций и т. д. Ведущиеся в последнее время крупномасштабные исследования по применению фибратов и антиоксидантов, возможно, позволят более точно определить их роль и место в лечении дислипидемий у широкого контингента пациентов.
По вопросу литературы обращайтесь на кафедру терапии и подростковой медицины РМАПО по тел. (095) 945-48-70
Неалкогольная жировая болезнь печени: клиника, диагностика и лечение
В настоящее время неалкогольная жировая болезнь печени (НЖБП) является одним из самых распространенных заболеваний в гепатологии, приводящим к ухудшению качества жизни, инвалидизации и смерти. В первую очередь, это обусловлено высоким риском прогрессирова
В настоящее время неалкогольная жировая болезнь печени (НЖБП) является одним из самых распространенных заболеваний в гепатологии, приводящим к ухудшению качества жизни, инвалидизации и смерти. В первую очередь, это обусловлено высоким риском прогрессирования НЖБП с развитием неалкогольного стеатогепатита (НАСГ), печеночной недостаточности и гепатоцеллюлярной карциномы. Общая распространенность НЖБП в популяции колеблется от 10 до 40%, тогда как частота НАСГ составляет 2–4% [1, 2, 3].
Эпидемиология и патогенез НЖБП
Понятие НЖБП объединяет спектр клинико-морфологических изменений печени, представленных стеатозом, НАСГ, фиброзом и циррозом, развивающихся у пациентов, не употребляющих алкоголь в гепатотоксичных дозах (не более 40 г этанола в сутки для мужчин и не более 20 г — для женщин). НЖБП встречается во всех возрастных группах, но наибольшему риску ее развития подвержены женщины в возрасте 40–60 лет с признаками метаболического синдрома (МС) [4, 5].
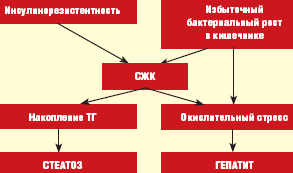
Патогенез НЖБП тесно связан с синдромом инсулинорезистентности (ИР), вследствие которого в печени накапливаются триглицериды (ТГ) и формируется жировой гепатоз (ЖГ) — первый этап или «толчок» заболевания. В последующем происходит высвобождение из жировой ткани и синтез de novo в гепатоцитах свободных жирных кислот (СЖК), способствующих возникновению окислительного стресса, являющегося вторым «толчком» заболевания и приводящего к развитию воспалительно-деструктивных изменений в печени в виде стеатогепатита [6].
Максимальный риск развития НЖБП отмечен в группе лиц с МС — это пациенты с сахарным диабетом (СД) 2 типа, ожирением, гипертриглицеридемией. Частота НЖБП у больных СД 2 типа и ожирением по данным различных исследований варьирует от 70 до 100%. При этом СД 2 типа или нарушение толерантности к глюкозе (НТГ) отмечаются у 10–75%, ожирение — у 30–100%, гипертриглицеридемия — у 20–92% пациентов с НЖБП [1, 4, 7, 8]. В то же время признаки НЖБП обнаруживаются у 10–15% людей без клинических проявлений МС, что может быть обусловлено другими патогенетическими механизмами формирования НЖБП, например, синдромом избыточной пролиферации бактерий в кишечнике или дисбиозом, как это принято формулировать в отечественной литературе [5, 10].
Основные механизмы развития НЖБП при кишечном дисбиозе связаны с нарушением синтеза апо-липопротеидов классов А и С, являющихся транспортной формой для ТГ в процессе образования липопротеидов очень низкой плотности (ЛПОНП), а также кишечным эндотоксикозом, что позволяет рассматривать это состояние в качестве дополнительного источника окислительного стресса (рис.) [11, 12].
Взаимосвязь патогенеза НЖБП с ИР позволяет считать это заболевание одним из независимых компонентов МС, клиническая значимость которого заключается в значительном прогрессировании атеросклеротического поражения сосудов.
В ряде работ показано, что НЖБП повышает риск возникновения сердечно-сосудистых заболеваний (ССЗ) независимо от других предикторов и проявлений МС [13]. Это подтверждается несколькими фактами, к которым относится связь НЖБП с концентрацией адипонектина в плазме. Известно, что адипонектин обладает антиатерогенным действием и по данным многих проспективных исследований снижение его уровня является ранним предиктором ССЗ и МС. У пациентов с НЖБП была отмечена более низкая концентрация адипонектина в плазме, чем у здоровых лиц [13].
Кроме этого, у указанной категории больных по сравнению с контрольной группой отмечается значительное увеличение толщины интимы (ТИ) сонной артерии, которое также признано достоверным субклиническим признаком атеросклероза. Доказано, что величина ТИ менее 0,86 мм связана с низким риском ССЗ, а более 1,1 — с высоким. У пациентов с НЖБП ее значение составляет в среднем 1,14 мм [14–18].
Другим субклиническим признаком атеросклероза, обнаруженным у больных НЖБП, служит выявление эндотелиальной дисфункции, что подтверждается снижением эндотелийзависимой вазодилатации плечевой артерии у пациентов с НЖБП. При этом уменьшение этого показателя коррелирует со степенью морфологических изменений в печени независимо от пола, возраста, ИР и других компонентов МС [19, 20].
Таким образом, патогенез НЖБП неразрывно связан с МС, а сам факт развития указанной патологии изменяет прогноз для этих пациентов, как в виде прогрессирования печеночной недостаточности, так и в виде значительного увеличения частоты осложнений ССЗ.
Клиника и диагностика
В целом для НЖБП характерно бессимптомное течение, поэтому наиболее часто в практике врач сталкивается со случайно обнаруженным при биохимическом исследовании синдромом цитолиза. При этом пациент с НЖБП, как правило, либо не предъявляет жалоб, либо они являются неспецифичными в виде астеновегетативного синдрома (слабость, утомляемость) и дискомфорта в правом подреберье. Наличие кожного зуда, диспепсического синдрома, наряду с развитием желтухи и портальной гипертензии, свидетельствует о далеко зашедшей стадии НЖБП [2, 3].
При объективном осмотре больных НЖБП обращают на себя внимание гепатомегалия, которая встречается у 50–75%, и спленомегалия, выявляемая у 25% пациентов [4].
При лабораторном исследовании для НЖБП характерны следующие изменения:
Основным дифференциальным отличием ЖГ от НАСГ, доступным в клинической практике, может быть выраженность биохимического синдрома цитолиза.
Следует отметить, однако, что отсутствие изменений лабораторных показателей, характеризующих функциональное состояние печени (АЛТ, АСТ, ЩФ, ГГТП), не исключает наличия воспалительно-деструктивного процесса и фиброза [10].
Как указывалось выше, диагностический поиск проводится в связи с выявлением у больного синдрома цитолиза, при этом наличие у него СД 2 типа, абдоминального ожирения, артериальной гипертензии и нарушения липидного обмена свидетельствует о высокой вероятности НЖБП. Постановка этого диагноза достаточно сложна ввиду необходимости исключения всех других причин, вызывающих цитолиз, макровезикулярный стеатоз и воспалительно-деструктивные изменения в печени. Следует исключить вторичный характер поражения печени (табл. 1) [2].
Для уточнения диагноза могут использоваться инструментальные методы (ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ)), которые позволяют верифицировать гепатомегалию, косвенно оценить степень стеатоза печени и зарегистрировать формирование портальной гипертензии.
УЗИ является недорогим и, по мнению некоторых авторов, достаточно информативным инструментальным методом диагностики стеатоза печени. Выделяют 4 основных ультразвуковых признака стеатоза печени:
К преимуществам УЗИ относится также возможность регистрировать динамику признаков стеатоза, в том числе на фоне лечения [20].
При проведении КТ печени основными признаками, свидетельствующими о наличии стеатоза, являются:
В целом КТ менее информативна, чем УЗИ при диффузных поражениях печени, однако она является методом выбора при очаговых заболеваниях [23].
Преимуществами современной высокопольной МРТ по сравнению с другими методами визуализации являются: высокая тканевая контрастность изображения за счет выгодного соотношения сигнал–шум, возможность получения целостного изображения органа в любой проекции, а также большие ресурсы программного обеспечения, используемые для дифференциальной диагностики.
Однако все визуализационные методы диагностики, несмотря на достаточно высокую информативность, не позволяют оценить наличие признаков стеатогепатита, степень его активности и стадию фиброзных изменений в печени [24, 25]. Поэтому с целью верификации диагноза необходимо проведение пункционной биопсии.
Значение пункционной биопсии печени в клинической практике неоднозначно. С одной стороны, только биопсия печени позволяет провести дифференциальный диагноз между стеатозом и стеатогепатитом, оценить стадию фиброза и на основании гистологических данных прогнозировать дальнейшее течение заболевания, а также исключить другие причины поражения печени. Однако отсутствие информированности врачей о целесообразности, а пациентов о безопасности метода сдерживают активное внедрение пункционной биопсии в практику.
Помимо этого, до сих пор активно обсуждаются морфологические критерии НЖБП. До настоящего времени в практике широко использовалась классификация, предложенная Brunt Е. (1999, 2001), которая подразделяет НЖБП в зависимости от степеней стеатоза, активности воспаления и стадии фиброза печени:
I. Степени крупнокапельного стеатоза:
0 степень: нет стеатоза;
1 степень: стеатоз до 33% гепатоцитов;
2 степень: стеатоз 33–66% гепатоцитов;
3 степень: стеатоз более 66%.
II. Степени НАСГ:
1 степень (мягкий НАСГ) — стеатоз 1–2 степени, минимальная баллонная дистрофия в 3 зоне ацинуса, лобулярное воспаление — рассеянная или минимальная лимфоплазмоцитарная инфильтрация, портальное воспаление отсутствует или минимальное;
2 степень (умеренный НАСГ) — стеатоз любой степени (крупно- и мелкокапельный), умеренная баллонная дистрофия в 3 зоне ацинуса, мягкое или умеренное портальное и лобулярное воспаление в 3 зоне ацинуса, может быть перисинусоидальный фиброз;
3 степень НАСГ (тяжелый НАСГ) — панацинарный стеатоз (смешанный), выраженная баллонная дистрофия, выраженное лобулярное воспаление, мягкое или умеренное портальное воспаление.
III. Стадии фиброза:
1 стадия — перисинусоидальный/перицеллюлярный фиброз в 3 зоне ацинуса, очаговый или распространенный;
2 стадия — перисинусоидальный/перицеллюлярный фиброз в 3 зоне ацинуса, очаговый или распространенный перипортальный фиброз;
3 стадия — очаговый или распространенный мостовидный фиброз;
4 стадия — цирроз печени [26].
Однако, по мнению ряда авторов, эта классификация не отражает целый спектр морфологических признаков, выявляемых у больных НЖБП при гистологическом исследовании. Недавно на основе существующей классификации была разработана и предложена Шкала активности НЖБП (NAFLD activity score — NAS), представляющая комплексную оценку морфологических изменений в баллах и объединяющая такие критерии, как стеатоз (0–3), лобулярное воспаление (0–2) и баллонную дистрофию гепатоцитов (0–2). Сумма баллов менее 3 позволяет исключить НАСГ, а более 5 свидетельствует о наличии у пациента гепатита. Данная шкала используется преимущественно для оценки эффективности лечения НЖБП, поскольку позволяет определить достоверность динамики морфологических изменений на фоне терапии за относительно короткий период времени [27].
В тех случаях, когда выполнение пункционной биопсии невозможно, диагноз НЖБП устанавливается в соответствии с алгоритмом, позволяющим пошагово исключить другие заболевания печени (табл. 2).
В связи с тем, что все пациенты с МС относятся к группе риска развития НЖБП, то больные с ожирением, СД 2 типа или НТГ, нарушением липидного обмена нуждаются в дополнительном обследовании, включающем клинические, лабораторные и инструментальные методы диагностики НЖБП и, в особенности, НАСГ. Однако до настоящего времени НЖБП и ее проявления не входят ни в критерии постановки диагноза МС, ни в алгоритм обследования больных с подозрением на его наличие (табл. 3).
Скрининг больных на стадии доклинических проявлений МС включает:
С учетом частоты, роли и значения НЖБП, в алгоритм обследования больных с МС должны входить клинико-лабораторные и инструментальные методы, позволяющие оценить морфофункциональное состояние печени:
Обязательными показаниями для биопсии являются:
Оценивать течение НЖБП возможно на основании данных гистологического исследования печени. Однако когда выполнение биопсии недоступно, существуют предикторы, позволяющие предположить высокий риск прогрессирования НЖБП с развитием гепатита и фиброза, которые были установлены при проведении статистической обработки результатов большого количества наблюдений [28–30].
Выявление более 2 критериев свидетельствует о высоком риске фиброза печени.
Для формулировки полноценного клинического диагноза необходимо учитывать данные клинико-лабораторного и инструментального обследования, выявление факторов неблагоприятного течения заболевания и других компонентов МС. Поскольку диагноз «неалкогольная жировая болезнь печени» в МКБ-10 (ВОЗ, 1998) пока отсутствует, его формулировка практическими врачами может производиться с учетом правил диагностики алкогольной болезни печени и вирусных гепатитов. В диагнозе на первом месте лучше указывать ту нозологическую единицу, на фоне которой развилась НЖБП, далее идет форма заболевания (гепатоз или НАСГ), степень стеатоза (по данным УЗИ), активность гепатита и стадия фиброзных изменений в печени в случае проведения гепатобиопсии. Если морфологическое исследование не выполнялось, допустимым, как и при других заболеваниях печени, является заключение: неустановленный фиброз. Примеры диагностических заключений:
Лечение НЖБП
В связи с высокой вероятностью неблагоприятного течения НЖБП, особенно в сочетании с другими проявлениями МС, все больные независимо от тяжести заболевания нуждаются в динамическом наблюдении и лечении. Однако до сих пор не разработаны стандартизированные терапевтические подходы к ведению пациентов с НЖБП.
Используемые направления терапии больных НЖБП основываются на механизмах развития заболевания, к которым в первую очередь относятся синдром ИР и окислительный стресс, поэтому наиболее важными задачами у данной категории пациентов являются:
Диета. С учетом современных представлений об этиологии, патогенезе и факторах прогрессирования НЖБП больным рекомендуются следующие диетические принципы:
Для пациентов с избыточной массой тела и ожирением — снижение общей энергетической ценности пищевого рациона. Суточная калорийность подбирается индивидуально в зависимости от массы тела, возраста, пола, уровня физической активности с использованием специальных формул. Сначала рассчитывают количество калорий, необходимых для основного обмена:
18–30 лет: (0,06 × вес в кг + 2,037) × 240
31–60 лет: (0,034 × вес в кг + 3,54) × 240
старше 60 лет: (0,04 × вес в кг + 2,76) × 240
18–30 лет: (0,06 × вес в кг + 2,9) × 240
31–60 лет: (0,05 × вес в кг + 3,65) × 240
старше 60 лет: (0,05 × вес в кг + 2,46) × 240.
Полученное значение умножают на коэффициент физической активности (1,1 — низкая активность, 1,3 — умеренная, 1,5 — тяжелая физическая работа или активное занятие спортом) и получают калорийность суточного рациона. Для снижения массы тела из рассчитанной величины суточных энергозатрат вычитают 500–700 ккал. Однако минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. Доказано, что снижение массы тела на 5–10% сопровождается уменьшением гепатоспленомегалии, активности АЛТ, АСТ и коррелирует с регрессированием стеатоза печени [4]. Следует учесть, что быстрая потеря веса может привести к развитию «острого» НАСГ с формированием портального фиброза, центральных некрозов на фоне значительного повышения воспалительной активности вследствие увеличения поступления СЖК в печень на фоне периферического липолиза [5, 31]. Для больных ожирением и НЖБП безопасным и эффективным является снижение массы тела на 500 г в неделю для детей и на 1600 г в неделю для взрослых [31].
Кроме этого, всем пациентам с НЖБП рекомендуется:
Физическая нагрузка. Обязательным условием лечения больных НЖБП является физическая нагрузка. Она оказывает положительный эффект на снижение массы тела и чувствительность к инсулину, при этом увеличивается поступление СЖК в мышечную ткань, где происходит их окисление, тем самым уменьшается ИР [4]. Степень снижения ИР, как правило, коррелирует с интенсивностью физических упражнений, которые рекомендуется проводить не менее 3–4 раз в неделю, продолжительностью 30–40 минут.
Повышение чувствительности клеточных рецепторов к инсулину. К базисным медикаментозным средствам лечения синдрома ИР у больных НЖБП могут быть отнесены инсулиновые сенситайзеры — бигуаниды (метформин) и тиазолидиндионы (пиоглитазон, росиглитазон) — препараты, повышающие чувствительность клеточных рецепторов к инсулину. Опыт применения данных лекарственных средств свидетельствует о положительном влиянии на клинико-морфологические проявления НЖБП в виде уменьшения активности показателей цитолитического синдрома, степени стеатоза и воспаления. Но в целом вопрос применения этих препаратов у больных НЖБП требует проведения дальнейших исследований, что обусловлено отсутствием адекватных методов контроля эффективности лечения (гепатобиопсия) в выполненных работах [32].
Гиполипидемические средства. Учитывая патогенез заболевания, у пациентов с НЖБП эффективным может оказаться применение гиполипидемических средств из группы фибратов. Однако результаты исследования с назначением клофибрата больным НЖБП показали его неэффективность [33]. Не следует забывать и о возможности развития фибрат-индуцированных гепатитов. В отношении статинов также существует ряд противопоказаний, связанных с их гепатотоксическим действием. В целом данные выполненных работ противоречивы и указывают на необходимость дальнейшего изучения возможности использования этих препаратов у пациентов с НЖБП.
Пентоксифиллин. Снижение концентрации тумор-некротизирующего фактора-a (TNFa) имеет значение для прогрессирования НЖБП. Обладая высокой биологической активностью, TNFa усиливает ИР и приводит к развитию окислительного стресса. Уменьшение его уровня в крови связано с регрессом клинических и морфологических проявлений НЖБП. Подобный эффект был обнаружен у пентоксифиллина. Назначение этого препарата у пациентов с НАСГ в суточной дозе 1200 мг на протяжении 12 месяцев было связано со снижением показателей цитолитического синдрома и достоверным улучшением гистологических показателей у 67% больных [34].
Антагонисты рецепторов ангиотензина II. Формирование данного подхода обусловлено ролью ангиотензина в прогрессировании НАСГ. Установлено, что он, способствуя пролиферации миофибробластов, клеточной миграции, синтезу коллагена и провоспалительных цитокинов, активирует процессы фиброгенеза в печени. Поэтому в настоящее время исследуется возможность применения блокаторов ангиотензиновых рецепторов у пациентов с НЖБП. Так, прием лозартана у пациентов с НАСГ и артериальной гипертензией в суточной дозе 50 мг в течение 38 недель приводил к достоверному снижению АЛТ и ГГТП, что сочеталось с уменьшением степени стеатоза и воспалительной активности [35].
Антиоксиданты. Применение антиоксидантов у больных НЖБП оправдано наличием окислительного стресса, что подтверждается повышением в плазме у больных НАСГ маркера окислительного стресса — тиоредоксина и снижением концентрации антиоксидантных факторов. В настоящее время активно изучается возможность использования витамина Е, эффективность которого была продемонстрирована в ряде исследований [36]. Также имеется ряд зарубежных и отечественных работ, посвященных оценке влияния УДК на морфофункциональное состояние печени. Механизмы действия этой гидрофильной кислоты связаны с тем, что, нормализуя гепатоэнтеральную циркуляцию желчных кислот и целого ряда биологически активных веществ, вытесняя токсичные желчные кислоты, она способствует ликвидации избытка холестерина в гепатоцитах, путем уменьшения его синтеза и всасывания из кишечника. УДК также обладает цитопротективным и антиапоптотическим действием, препятствуя развитию окислительного стресса, что позволяет применять ее на обоих этапах НЖБП [33].
В отношении АЛК установлено, что она обладает плейотропным действием на весь организм, оказывая положительное влияние на энергетический, липидный (тормозит синтез холестерина, подавляя высвобождение СЖК из жировой ткани, что предупреждает развитие стеатоза гепатоцитов) и углеводный (снижает ИР, усиливает захват и утилизацию глюкозы клеткой, повышает чувствительность клеточных рецепторов к инсулину) виды обменов.
Кроме этого, АЛК, имея низкий оксислительно-восстановительный потенциал, обладает мощным антиоксидантным эффектом, действуя непосредственно на печень, способствует повышению детоксицирующих субстанций в гепатоцитах (восстанавливает глутатион) и улучшению морфологических изменений [36].
Восстановление микробиоценоза кишечника. К сожалению, большинство работ, подтверждающих патогенетическую роль дисбиоза кишечника в формировании НЖБП и эффективность антибактериальных препаратов в лечении указанной нозологии, относится к 80–90-м годам прошлого столетия.
Поэтому вопрос проведения санации кишечника антибактериальными препаратами остается открытым. Антибиотики рекомендуются только при наличии верифицированной чувствительной условно-патогенной флоры в кишечнике или формировании заболевания после оперативного лечения на брюшной полости, например «синдрома приводящей петли». Преимуществом выбора при этом принадлежит препаратам, обладающим способностью хорошо накапливаться в желчи с эффектом вторичного прохождения через желудочно-кишечный тракт, к которым относятся фторхинолоны первого поколения (ципрофлоксацин). Также могут использоваться кишечные антисептики, типа метронидазола или нифуроксазид, и невсасывающиеся в кишечнике препараты, например рифаксимин.
Во всех остальных случаях, когда нет показаний для применения антибиотиков, кишечную санацию у больных НЖБП следует проводить пребиотиками, а препаратом выбора в данном случае является Эубикор. Его преимуществом является сбалансированный состав, куда входят пищевые волокна и винные дрожжи (S. vini). Кроме мощного пребиотического эффекта, Эубикор обладает хорошими сорбционными свойствами, что позволяет не только восстанавливать нормальную микрофлору, но и проводить дезинтоксикацию. По результатам исследований, прием Эубикора у данной категории пациентов способствовал дополнительному уменьшению дислипопротеидемии и повышению чувствительности к инсулину [37, 38].
Лечение неалкогольного ЖГ
В целом требования, предъявляемые к лекарственным средствам, используемым в лечении НЖБП, достаточно высоки. В первую очередь, они должны быть максимально безопасны с точки зрения гепатотоксичности, также желательно их позитивное действие на улучшение клинико-лабораторных и морфологических изменений в печени.
Собственный опыт лечения больных НЖБП на стадии гепатоза состоит в использовании комбинации АЛК с Эубикором. АЛК (препарат «Берлитион», производитель — Берлин-Хеми, Германия) назначалась по 600 ЕД внутривенно в течение 14 дней, с переходом на пероральный прием в той же суточной дозе, однократно в течение 6 месяцев. Эубикор назначался по 2 пакетика 3 раза в день во время еды. Результаты работы показали положительное влияние Берлитион и Эубикора не только на показатели липидного и углеводного обменов, но и на степень жировой дистрофии в печени по результатам ультразвукового и морфологического исследований. Положительная динамика указанных изменений имеет значение как для формирования системной ИР, являющейся основной причиной развития МС, так и для течения собственно НЖБП и развития НАСГ. Поэтому данные препараты, наряду с немедикаментозной терапией, могут рассматриваться как средства базисной терапии первой стадии НЖБП — ЖГ.
Лечение НАСГ
При развитии у пациентов НАСГ терапия заболевания усиливалась дополнительной комбинацией метформина (препарат «Сиофор», производитель — Берлин-Хеми, Германия) в дозе 1500 мг в сутки с УДК (препарат «Урсосан» фирмы PRO.MED.CS Praha a.s.) в дозе 15 мг на 1 кг массы тела, с однократным приемом через час после ужина. Длительность лечения подбиралась индивидуально, как правило, она составляла не менее 6 месяцев, иногда достигая 12 и более месяцев. Продолжительность курса зависела от выраженности клинических проявлений, комплайнса и динамики лабораторно-инструментальных показателей на фоне лечения. Назначение этих препаратов сопровождалось уменьшением не только клинико-лабораторных проявлений заболевания, но и достоверно способствовало улучшению гистологической картины печени. При этом комбинированная терапия у данной категории пациентов являлась методом выбора, поскольку именно в группе, получавшей одновременно Сиофор, Берлитион и Урсосан, динамика показателей синдромов цитолиза, холестаза, а также жирового и углеводного обменов была более значимой. На фоне лечения у больных НАСГ также отмечалось обратное развитие жировой дистрофии, достоверно уменьшилась выраженность воспалительных изменений и отсутствовало прогрессирование стадии фиброза в печени. Таким образом, комбинированная терапия воздействует на основные этиопатогенетические механизмы формирования метаболических нарушений, приводит к улучшению показателей липидного и углеводного обменов в виде нормализации уровней ЛПВП, ТГ и индекса ИР у пациентов с НАСГ.
Предложенная схема лечения НЖБП не является стандартизированной, но она патогенетически обоснована, а ее рабочий вариант может рассматриваться как применение:
На практике рациональный выбор того или иного препарата может определяться сочетанием НЖБП с другими компонентами МС.
Рекомендуемые алгоритмы выбора терапии пациентов с НЖБП и ожирением:
ИМТ менее 40 кг/м 2 :