Свечи «Залаин»: от чего помогают, где купить по доступной цене, отзывы, аналоги
Грибковые инфекции поражают разные части тела, в том числе слизистую влагалища, которая является благоприятной средой для развития патогенной микрофлоры. Это приводит к жжению, зуду и другим неприятным симптомам. Для безопасного лечения чаще всего используют вагинальные свечи, в том числе «Залаин». Это эффективный, быстродействующий препарат – в большинстве случаев достаточно провести одну процедуру для полного уничтожения грибков.
Описание свечей «Залаин»
Суппозитории «Залаин» представляют собой средство с противогрибковым действием. Называются также «Сертаконазол», поскольку в состав входит одноименное действующее вещество – нитрит сертконазола (300 мг в 1 свече). Вспомогательными компонентами являются диоксид кремния, суппоцир и другие вещества.
Наряду с суппозиториями препарат выпускают также в форме крема. В 1 г содержит 20 мг сертконазола (также в соединении с нитратом). В его состав входят и дополнительные компоненты – вода, кислота сорбиновая, глицериды, парафиновое масло и другие.
Еще одна форма выпуска – раствор, предназначенный для применения наружно. Концентрация 2%, пакуется в индивидуальные флаконы объемом 15 мл каждый.
Препарат действует как фунгицид и фунгистатик. Его эффективность обеспечивается за счет двойных молекул действующего компонента. Он подавляет синтез эргостерола, что приводит к разрушению мембран клеток грибков. Также происходит замещение аминокислоты триптофана. Это нарушает обмен веществ и приводит к полной гибели вредоносных клеток.
Действие препарата начинается уже через 30 минут после введения свечей. Лечебный эффект продолжается до 48 часов, нередко больше. При этом даже длительное использование суппозиториев (например, на протяжении 14 дней подряд) не приводит к накоплению действующего вещества в мочи и крови, что подтверждается отрицательными лабораторными анализами.
В случае введения суппозиториев во влагалище лечебное действие также поддерживается достаточно долго. Действующие компоненты не абсорбируются слизистой оболочкой и не поступают в кровоток. Это делает применение свечей безопасным для здоровья женщины.
Суппозитории можно хранить в обычных комнатных условиях при температуре до 25 градусов тепла, в отсутствие прямого солнечного света. Доступ детей исключается. Срок годности составляет 3 года со дня производства – по истечению этого времени использовать свечи нельзя.
Показания к применению свечей
Суппозитории «Залаин» применяются при наличии таких заболеваний и симптомов:
инфекции слизистой влагалища, связанные с кандидозным вульвованигитом.
Остальные формы препарата используют для лечения поверхностных микозов кожи (в том числе конечностей, туловища, бороды, дерматита себорейного типа и других заболеваний).
Противопоказания и побочные действия
«Залаин» отличается безопасным препаратам, поэтому он практически не имеет противопоказаний. Применять средство можно даже во время беременности и в период грудного вскармливания, но с осторожностью (желательно предварительно проконсультироваться с гинекологом). К другим противопоказаниям относятся:
индивидуальная непереносимость компонентов средства;
При использовании суппозиториев могут наблюдаться такие побочные эффекты:
эритематозная реакция (поражение слизистой, сопровождающееся воспалительными процессами);
При проявлении подобных симптомов необходимо исключить дальнейшее применение препарата и обратиться к врачу. Как правило, зуд и жжение проходят самостоятельно уже через несколько часов и не требуют дополнительного лечения.
Свечи «Залаин»: инструкция по применению
Суппозитории вводятся внутрь влагалища 1 раз в сутки. Сделать это лучше лежа на спине, желательно вечером (оставить на ночь). Как правило, достаточно 1-2 процедур. При необходимости повторное введение свечи осуществляют через 7 дней.
Во время менструации суппозитории ставят по такой же инструкции. При этом в период лечения следует полностью воздержаться от половых актов. Чтобы избежать повторного развития инфекции, показано одновременное лечение обоих половых партнеров.
Случаи передозировки до настоящего момента не зарегистрированы. Если препарат случайно попал внутрь, необходимо вызвать промывание желудка. При необходимости показано проведение симптоматического лечения.
Лекарственное взаимодействие
Свечи «Залаин» не рекомендуется использовать совместно со спермицидными контрацептивами:
Совместный прием не опасен для здоровья, но сперимицидное действие снижается.
Где купить свечи «Залаин»: цена, аналоги, отзывы
Купить суппозитории «Залаин» можно без предъявления рецепта врача по цене 600 рублей за упаковку 1 шт. Аналогами средства являются:
Часто задаваемые вопросы
Можно ли использовать свечи** Залаин® во время менструации?
Да, во время менструации можно проводить лечение. Менструация — не простой для организма процесс, при котором может снизиться иммунитет. Кандидоз может дополнять и без того не самые приятные ощущения зудом и жжением.
Разрешается ли применять свечи** Залаин® во время беременности?
Достаточных данных о применении Залаин® во время беременности и в период лактации нет. Поэтому использование Залаин® во время беременности и в период лактации возможно в том случае, если потенциальная польза для матери превосходит возможный риск для плода или ребенка.
Перед применением, пожалуйста, проконсультируйтесь с врачом.
Нужно ли ограничивать сексуальные контакты во время использования свечи Залаин
При применении свечи Залаин® рекомендуется воздержаться от половых контактов.
Могут ли свечи Залаин® влиять на действие контрацептивов?
Если говорить о применении оральных контрацептивов, то на их действии использование свечи Залаин ® для лечения молочницы никак не скажется. А вот использовать местные средства защиты от нежелательной беременности следует с осторожностью: одновременное применение свечи Залаин ® с местными контрацептивными препаратами может привести к ослаблению спермицидного действия последних и увеличению риска разрыва презервативов и диафрагмы.
© Все права защищены.
Права на данный сайт принадлежат компании ООО «ЭГИС-РУС» 2021.
Регистрационный номер: ПN015678/01
Регистрационный номер: ЛС-000021
Если Вам стало известно о нежелательной реакции при использовании продукта из портфеля
ООО «ЭГИС-РУС», пожалуйста, сообщите эту информацию через любую из удобных для вас форм связи:
ООО «ЭГИС-РУС» ОГРН 5077746558160 121108, г. Москва, ул. Ивана Франко, 8
Телефон: +7 (495) 363-39-66 Телефакс: +7 (495) 789-66-31
Группа ЭГИС является одним из ведущих производителей лекарственных средств в Центральной и Восточной Европе.
Новый противогрибковый препарат Залаин для лечения острого вульвовагинального кандидоза
Н.М.Подзолкова, Т.И.Никитина, И.А.Вакатова
Кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
Вульвовагиниты, обусловленные грибковой инфекцией, составляют 24–36% в структуре инфекционных заболеваний вульвы и влагалища [1].
Большое значение в возникновении и росте частоты случаев вульвовагинального кандидоза имеет ряд предрасполагающих факторов, таких как длительный, нередко бесконтрольный прием антибиотиков, терапия кортикостероидами, цитостатиками, использование оральных контрацептивов, наличие тяжелых инфекционных заболеваний, эндокринных нарушений, иммунодефицитных состояний и др. Кроме того, развитию вульвовагинального кандидоза могут способствовать современные «блага» цивилизации, к каким можно отнести ношение тесного синтетического белья, плотно облегающего тело и создающего микроклимат с повышенной влажностью и температурой [2], что способствует снижению защитных возможностей нормальной микрофлоры влагалища, возникновению дисбактериоза, который усиливает размножение и патогенность грибов.
В настоящее время вульвовагинальный кандидоз подразделяют на следующие клинические формы:
Следует учитывать, что кандидоносительство в определенных условиях может переходить в клинически очерченную форму. Нередко заболевание приобретает упорное, хроническое и рецидивирующее течение, резистентное к проводимой терапии. Это объясняется глубоким проникновением грибов в клетки многослойного эпителия и образование фагосом, в которых морфологически не измененная кандида может персистировать длительное время и даже размножаться, будучи защищенной от действия лекарственных средств. В последние десятилетия выявляется определенная закономерность к повышению носительства грибов рода кандида, увеличивается частота развития кандидоза у беременных женщин, что в свою очередь повышает угрозу внутриутробного (интранатального и антенатального) инфицирования плода и постнатального инфицирования новорожденных. По данным различных авторов, за последние 20 лет частота кандидоза среди доношенных новорожденных возросла с 1,9 до 15% (Г.А.Самсыгина и соавт., 1996; Е.В.Пронина, 1996), а кандидозные вульвовагиниты во время беременности в 35 раз чаще приводят к колонизации микроорганизмами в ротовой полости детей, чем при их отсутствии. Особенностью данной инфекции является возможность распространения на другие органы и системы с развитием генерализованных форм кандидоза.
Несмотря на сохранение ведущей роли в этиологии кандидоза C. albicans (85–90%), за последние 10 лет распространенность вульвовагинального кандидоза, вызванного прочими видами Candida (C. glabrata, C. tropicalis, C. guillermondi, C. parapsilosis, C. krusei, C. pseudotropicalis и др.), увеличилась почти вдвое [3]. В настоящее время кандидоз, обусловленный видами Candida, отличными от C. albicans, многие авторы выделяют особо как не-albicans-кандидоз, подчеркивая значение проблемы [4].
Наряду с моноинфекцией вульвовагинальный кандидоз может сочетаться с другой инфекционной патологией. За последнее время значительно увеличилась частота смешанных вульвовагинитов. По данным литературы, 80% больных обращаются в женскую консультацию с симптомами вульвовагинита, имеющего смешанную бактериально-грибково-трихомонадную этиологию, что осложняет диагностику и течение заболевания.
Терапия вульвовагинального кандидоза представляет достаточно трудную задачу и зависит от клинической формы заболевания, состояния макроорганизма. Основной целью лечения является прежде всего эрадикация возбудителя инфекции при отсутствии отрицательного воздействия препаратов на организм человека. Принципы терапии различных клинических форм заболевания имеют существенные различия в способе введения лекарственных веществ, дозировке и продолжительности лечения. В соответствии с классификацией Л.С.Страчунского и соавт. [5] для лечения вульвовагинального кандидоза в настоящее время используют следующие основные антимикотические препараты:
Различают следующие пути введения противогрибковых средств:
Для лечения острых форм заболевания обычно бывает достаточно применения антимикотических средств местного действия. При выраженных клинических симптомах заболевания и хронических формах вульвовагинального кандидоза наиболее целесообразна комбинированная терапия антимикотиками системного и местного действия.
Несмотря на то что в настоящее время акушеры-гинекологи имеют в своем арсенале широкий спектр различных антимикотических препаратов, четкая тенденция увеличения числа заболеваемости кандидозной инфекцией служит поводом для поиска новых методов лечения и новых эффективных фармакологических препаратов. На сегодняшний день существует потребность в фармакологических средствах с отличным от других механизмом действия, оказывающих не только фунгистатический эффект, как подавляющее большинство противогрибковых средств (зачастую приводящий к развитию устойчивости различного характера), но и фунгицидный.
Необходимо отметить новый антимикотик сертаконазол, представляющего собой производное бензотиофена и имидазола, выпускаемый в виде вагинальных суппозиториев. По механизму действия сертаконазол оказывает не только фунгистатическое, но и фунгицидное воздействие на возбудителя.
Двойной механизм действия обусловлен наличием в структуре традиционного для имидазолов азолового кольца и принципиально нового соединения – бензотиофена.
Азоловая структура препятствует синтезу эргостерина (эргостерол), одного из основных компонентов мембраны грибковой клетки, обусловливая тем самым фунгистатический эффект. Непосредственной мишенью для действия азолов является фермент С-14a-деметилаза ланостерола, участвующий в синтезе эргостерола (ему соответствует холестерин человека). Для того чтобы ингибиторы эргостеролового синтеза оказывали свое действие, необходимо их проникновение внутрь грибковой клетки, накопление в достаточной концентрации, перемещение к микросомам, на которых расположен фермент-мишень и связь с этим ферментом. Соответственно в развитии устойчивости могут быть задействованы механизмы снижения концентрации препарата в клетке за счет сокращения его поступления или, наоборот, усиленного выведения из клетки, разрушение или химическая модификация препарата на его пути к мишени, нарушенное взаимодействие с мишенью за счет ее видоизменения или исчезновения. Кроме того, существуют адаптационные механизмы, при которых количество ферментов-мишеней возрастает до такой степени, что препарата для связи с ними не хватает, а также запасные пути метаболизма [4].
С учетом всех описанных механизмов в состав сертаконазола был введен принципиально новый компонент – бензотиофен, который провоцирует разрыв плазматической мембраны грибковой клетки, что и приводит к ее гибели, т.е. оказывает фунгицидное действие. Бензотиофен обладает высокой липофильностью, чем усиливает проникновение сертаконазола в кожу и ее придатки. Благодаря такому двойному механизму действия риск развития рецидивов является минимальным.
Цель исследования: оценить клиническую эффективность сертаконазола в лечении острого вульвовагинального кандидоза у небеременных и некормящих женщин.
Материалы и методы
Под наблюдением находились 45 женщин в возрасте от 17 до 48 лет (средний возраст составил 27,8 года), обратившихся по поводу острого вульвовагинального кандидоза.
Клинический диагноз подтвержден микроскопическим исследованием и культивированием на питательных средах фирм «БиоРад» и «БиоМерье».
В посевах определен рост грибов рода Candida и неспецифической флоры (Streptococcus spp., Stahpillococcus spp., Proteus spp., Bacteroides spp., E. сoli и др.). Диагноз острого вульвовагинального кан-дидоза устанавливали на основании наличия клинических проявлений и обнаружения в вагинальном отделяемом более 10 4 КОЕ/мл.
Критериями исключения являлись: беременность и лактация, отсутствие надежных средств контрацепции, наличие других инфекций влагалища, таких как гонорея, микоплазмоз, уреаплазмоз, хламидиоз, вирусные инфекции (исключение проводилось методом полимеразной цепной реакции), а также применение других противогрибковых препаратов и местных влагалищных средств в течение последнего месяца.
После установления диагноза все пациентки получали местную монотерапию 1-дневным курсом препарата «Залаин» (сертаконазол): по 1 свече (300 мг) глубоко в задний свод влагалища на ночь. Через 1 нед после лечения пациенткам проводили повторное микроскопическое и культуральное исследование. При отсутствии клинического и микологического излечения назначали повторное 1-кратное введение 300 мг препарата в задний свод влагалища с повторным контролем через 7 дней. Таким образом, каждой пациентке проводилось 3-кратное контрольное исследование через 7, 14 и 28–30 дней. При каждом визите больной проводили анкетирование с целью выявления возможных нежелательных эффектов. Половой партнер пациентки при наличии у него сходных жалоб получал соответствующее лечение кремом, содержащим сертаконазол, с рекомендациями использовать презерватив для предотвращения реинфекции.
Результаты и обсуждение
Симптомы, отмеченные при каждом клиническом обследовании, включали гиперемию, отек, обильные или умеренные творожистые выделения из половых путей, высыпания в виде везикул на коже и слизистых оболочках вульвы и влагалища. Оценку основных жалоб и клинических симптомов проводили по 3-балльной шкале: 0 баллов – отсутствие симптомов, 1 балл – легкая степень выраженности, 2 балла – умеренные проявления и 3 балла – тяжелая степень заболевания.
При первичном обследовании практически у всех 45 (100%) больных отмечены жалобы на обильные или умеренные бели, которые у 30 женщин (66,7%) оценены 2 баллами, 15 (33,3%) женщин отмечали выраженные выделения, соответствующие 3 баллам. Умеренные зуд, жжение, раздражение наружных половых органов (2 балла) отметила 21 (46,7%) пациентка, сильные (3 балла) – 24 (53,3%) пациентки.
У всех 45 (100%) пациенток возбудителем вульвовагинального кандидоза являлся вид C. albicans. Кроме того, в посевах определялся рост следующих неспецифических возбудителей: стрептококки группы D у 9 (20%) больных в количестве 10 3 –10 8 КОЕ/мл; стрептококки группы В у 3 (6,6%) в количестве 10 5 КОЕ/мл; эпидермальный стафилококк у 6 (13%) в количестве 10 5 и 10 3 КОЕ/мл; бактероиды у 12 (26%) в количестве 10 3 –10 4 КОЕ/мл; протей у 3 (6,6%) в количестве 10 4 КОЕ/мл; кишечная палочка у 3 больных (6,6%) в количестве 10 5 КОЕ/мл.
Диапазон продолжительности заболевания составил от 1 до 5 нед. Средняя продолжительность заболевания составила 2,3 нед.
У каждой третьей женщины манифестация заболевания была связана с приемом антибиотиков по тем или иным показаниям, у 12 (26,7%) женщин вульвовагинальный кандидоз возник на фоне приема гормональных контрацептивов. В анамнезе у 24 (53,3%) больных отмечены перенесенные инфекции, передаваемые половым путем: хламидиоз у 3 (6,6%), трихомоноз у 6 (13%), уреаплазмоз у 12 (26%), микоплазмоз у 9 (20%), бактериальный вагиноз у 9 (20%), гонорея у 3 (6,6%).
У 27 (60%) больных ранее уже отмечены эпизоды острого вульвовагинального кандидоза, у 12 (26,7%) из них – неоднократно, по поводу которых женщины принимали курсы различных антимико-тических средств местного действия: натамицин – 6 (22,2%), кетоконазол – 3 (11,1%), клотримазол – 15 (55,5%), миконазол – 3 (11,1%), эконазол – 6 (22,2%), нистатин в свечах – 6 (22,2%). Регулярный менструальный цикл имели 36 (80%) женщин. Дисфункцией яичников репродуктивного периода страдали 6 (13%), у 3 (6,7%) пациенток в анамнезе имела место надвлагалищная ампутация матки без придатков по поводу множественной миомы матки. У 15 (33,3%) женщин в анамнезе были одни роды и более. Тяжелых экстрагенитальных и инфекционных заболеваний у обследованных больных не было.
При кольпоскопии у 33 (73,3%) больных выявлены изменения, характерные для воспалительного процесса: выраженный сосудистый рисунок, после нанесения раствора Люголя – йодоперистая картина диффузного кольпита.
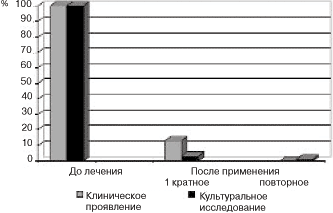
Клинические исследования показали, что 36 (80%) пациенток отметили исчезновение или значительное уменьшение симптомов заболевания уже на следующий день после применения препарата. Слабовыраженный зуд во влагалище (1 балл) и умеренные бели (2 балла) беспокоили лишь 9 (20%) женщин. Слабые клинические проявления вульвовагинального кандидоза (1 балл) через 7 дней при контрольном осмотре беспокоили 6 (13%) женщин, что потребовало назначения повторного курса терапии.
Побочных эффектов и аллергических реакций при применении залаина не отмечено ни у одной женщины.
 |


 в основной группе 36,6% (11) женщин были первобеременными, у 43,3% (13) в анамнезе отмечены медицинские аборты, а 13% (4) имели в анамнезе самопроизвольные аборты в разные сроки беременности. В группе сравнения прослежена та же тенденция: первобеременными были 33,3% (10) женщин, медицинские аборты имели 46,6% (14), самопроизвольные аборты отмечены у 13% (4). Среднее число беременностей у женщин обследованных групп составило 2,4 и 2,5 соответственно. На каждую обследуемую женщину в обеих группах приходилось по 1,46 и 1,56 родов соответственно.
в основной группе 36,6% (11) женщин были первобеременными, у 43,3% (13) в анамнезе отмечены медицинские аборты, а 13% (4) имели в анамнезе самопроизвольные аборты в разные сроки беременности. В группе сравнения прослежена та же тенденция: первобеременными были 33,3% (10) женщин, медицинские аборты имели 46,6% (14), самопроизвольные аборты отмечены у 13% (4). Среднее число беременностей у женщин обследованных групп составило 2,4 и 2,5 соответственно. На каждую обследуемую женщину в обеих группах приходилось по 1,46 и 1,56 родов соответственно.

 Рисунок 1. Распространенность КВ у обследованных женщин.
Рисунок 1. Распространенность КВ у обследованных женщин.